概论
前言
本书内容很丰富,很多配图有点吓人。书中虽然提到了雄脱和脂溢性皮炎,但是没有讲到头皮屑的产生原理。这点没有达到我的期望。
我觉得《第十一章 细菌性皮肤病》、《第十二章 真菌性皮肤病 》、《第十七章 物理性皮肤病 》和《第二十四章 皮肤附属器疾病 》这四章内容比较重要。皮肤病再发时可以查阅这本书,防止「透出清澈的愚蠢」。
书籍简介

作者: 崔勇 / 高兴华
出版社: 人民卫生出版社
ISBN: 9787117362658
内容简介
生命科学发展日新月异,免疫学、分子生物学、遗传学以及相关领域的新发明、新技术层出不穷,新理论、新学说层见叠出,皮肤性病学正面临着极为活跃、极为丰富的外部知识体系。新版本科教材共两篇二十九章,收录100多种疾病,基本保持第9版规模,但字数较上版略有减少,对专业内容进行了大幅度的合理化重组整合、内容更新和文字精炼,有效提升了教材质量和可视化效果。本轮教材修订过程中,系统梳理了中国皮肤性病学学科发展历史与现状,以期为学生提供更为清晰的学科发展脉络与前景。
作者简介
张学军,教授、主任医师、博士研究生导师,美国皮肤科学会外籍会士。苏州大学附属第四医院特聘教授,皮肤性病学国家重点学科带头人,兼任中华医学会理事、中国遗传学会副监事长、国际银屑病协会执行委员,Journal of Investigative Dermatology 等 6 种皮肤科 SCI 杂志编委。曾任安徽医科大学校长(2002—2013 年),国际皮肤科学会联盟第 22、23 届常务理事,亚洲皮肤科学会第 9 届主席,中华医学会皮肤性病学分会第 11、12 届主任委员。在New England Journal ofMedicine 等国内外学术期刊发表论文 800 余篇,他引 3 万余次。获国家科学技术进步奖和国家自然科学奖二等奖各 1 项。主编五年制本科国家级规划教材《皮肤性病学》第 5 ~ 9 版、住院医师规范化培训教材《皮肤性病学》第 1 ~ 2 版和研究生规划教材《医学科研论文撰写与发表》第 1 ~ 2 版。
崔勇,教授、主任医师、博士研究生导师,中日友好医院副院长、皮肤科主任,国家中西医结合医学中心常务副主任、国家远程医疗与互联网医学 中心负责人,国家“万人计划”科技创新领军人才、国家百千万人才,享受国务院政府特殊津贴。兼任国家皮肤和性传播疾病专业质控中心联合主任、中华医学会皮肤性病学分会副主任委员、中国医学装备协会副 理事长。美国梅奥医学中心、科罗拉多大学丹佛分校访问学者。 致力于我国皮肤病学教材建设 20 余年,担任多部国家级规划教材《皮肤性病学》主编和副主编,先后作为骨干成员获得“全国优秀教材一等奖”和“首届全国教材建设奖全国优秀教材二等奖”。是中国皮肤影像、远程皮肤病学和人工智能领域的牵头人,主持国家自然科学基金重点项目等国家级课题 10 余项,在 Nature Genetics 等国内外学 术期刊发表论文 300 余篇。
正文摘录
第一篇 皮肤性病学总论
第一章 皮肤性病学导论
第一节 皮肤性病学的定义和范畴
“皮肤性病学”“皮肤科学”“皮肤病学”“皮肤病和性病学”等是一组密切相关、含义有所不同的名词。《辞海》收录了“皮肤性病学”词条但未收录“皮肤病学”,1992 年版和 2009 年版中华人民 共和国国家标准《学科分类与代码》均收录“皮肤病学”(代码 320.47)而无“皮肤性病学”,而教育部发布的临床医学下设的 18 个二级学科中,“皮肤病和性病学”是独立的二级学科(代码 100206)。
本学科相关教材的曾用名也较多,如 1956 年由夏应魁(中国医科大学第二医院)主译苏联高等医 学院校教学用书的书名为《皮肤性病学》,1957 年、1962 年和 1977 年由杨国亮(上海第一医学院)主编高等医药院校教科书的书名为《皮肤病学》,1979 年由北京医学院和上海第一医学院主编的国家级规划教材《皮肤病学》(第 1 版),1984 年和 1992 年王光超教授(北京医学院)先后主编国家级规划教材分别命名为《皮肤科学》(第 2 版)和《皮肤性病学》(第 3 版)等,其后《皮肤性病学》这个书名一直沿用至今。教材名称和内容的更改,既考虑到沿袭学科历史,也与学科设置保持一致,同时也反映出当时性传播疾病成为较为突出的公共卫生问题。
皮肤性病学(dermatovenereology 或 dermatology and venereology)的广义概念应纳入与皮肤健康及疾病相关的所有内容,从这个角度来说,更适合用“皮肤科学”进行表述。而狭义的皮肤性病学是指研究由感染、遗传、代谢、免疫、物理、化学等因素所引起的皮肤病及性传播疾病的病因、发病机制、病理过程、临床表现、诊断及防治等的临床医学学科,由于性传播疾病也隶属于皮肤病范畴之内,因此更适合用“皮肤病学”进行表述。
从国家级规划教材延续性考虑,本版教材仍沿用《皮肤性病学》名称,全书也依然使用“皮肤性 病学”概念。
第二节 国外皮肤性病学的发展简史
第三节 中国皮肤性病学的发展简史和现状
皮肤性病学在我国具有悠久历史。早在公元前 14 世纪,甲骨文中就已有“疥”和“疕”字出现,
并有癣、疣等病名;《周礼·天官》中记载“凡邦之有疾病者,疕疡者造焉,则使医分而治之”,说明当时就已经对皮肤病学的研究范畴进行了初步界定;春秋战国以后,人们对皮肤病的认识逐渐深入,并上 升到理论高度;汉代张仲景所著《金匮要略》中较完备地记载了淋病的症状;唐代孙思邈所著《千金要方》和《千金翼方》是小儿皮肤病学的先驱;明代陈实功所著《外科正宗》中,有关皮肤性病学的记载达到集历代成就之大成;明代韩懋所著《杨梅疮论治方》是我国最早的梅毒领域专著。
19 世纪中叶开始,西医皮肤科学传入中国,在一些城市医院成立皮肤科,或作为内科的一部分开
展医疗工作。1937 年中华医学会皮肤性病学分会成立,1953 年《中华皮肤科杂志》创刊,1954 年中央皮肤性病研究所(现中国医学科学院皮肤病研究所)成立,我国在性病、麻风病、头癣防治上取得重大成效。杨国亮教授、胡传揆教授等医学先驱在我国皮肤性病学的学科发展和人才培养过程中发挥了巨大的推动作用,奠定了我国现代皮肤性病学的基础。
近年来,我国在皮肤性病学领域的遗传学、免疫学、病原微生物学和诊断治疗学等方面均有重大
研究发现,显著推动了学科发展,并已积极融入世界皮肤性病学发展潮流中。我国学者取得的重要原创性成果列举如下。
第四节 皮肤性病学的学科特点和学习路径
第二章 皮肤的结构
皮肤(skin)被覆于体表,与人体所处的外界环境直接接触,在口、鼻、眼、尿道口、阴道口和肛
门等处与体内各种管腔表面的黏膜互相移行,是人体的第一道防线,对维持人体内环境稳定极其
重要。
皮肤是人体最大的器官,总重量约占个体体重的 16%,成人皮肤总面积约为 1.5~2m 2 ,新生儿皮肤总面积约为 0.21m 2 。不包括皮下组织,皮肤的厚度为 0.5~4mm,不同个体、年龄和部位存在较大差异,眼睑、外阴、乳房的皮肤较薄,最薄处(如眼睑)厚度不足 1mm,而枕部、背部、臀部及掌跖部位皮肤较厚,可达 3~4mm。皮肤由表皮、真皮和皮下组织构成,表皮与真皮之间由基底膜带相连接。皮肤中除各种皮肤附属器(如毛发、皮脂腺、汗腺和甲等)外,还含有丰富的血管、淋巴管、神经和肌肉(图 2-1)。
皮 肤 借 皮 下 组 织 与 深 部 附 着 ,受 真 皮 纤 维 束 牵 引 形 成 致 密 的 多 走 向 沟 纹 ,称 为 皮 沟(skin grooves),后者将皮肤划分为大小不等的细长隆起,称为皮嵴(skin ridges),较深的皮沟将皮肤表面划分成菱形或多角形微小区域,称为皮野。掌跖及指(趾)屈侧的皮沟、皮嵴平行排列构成特殊的涡纹状,称为指(趾)纹,其样式由遗传因素决定,除同卵双生子外,个体之间均存在差异。
根据皮肤的结构特点,可将其大致分为有毛的薄皮肤(hairy thin skin)和无毛的厚皮肤(hairless thick skin)两种类型,前者被覆身体大部分区域,后者分布于掌跖和指(趾)屈侧面,具有较深厚的沟嵴,能耐受较强的机械性摩擦。口唇、外阴、肛门等皮肤黏膜交界处的皮肤结构比较特殊,不属于上述两种类型。皮肤的颜色因种族、年龄、性别、营养状况及部位不同而有所差异。
第一节 表皮
第二节 真皮
第三节 皮下组织
第四节 皮肤附属器
皮肤附属器(cutaneous appendages)包括毛发(hair)、皮脂腺、汗腺和甲,均由外胚层分化而来。
(一)毛发
毛发的生长周期可分为生长期(anagen)、退行期(catagen)和 休 止 期(telogen),分 别 约 为 3 年 、3 周 和 3 个月。毛发并非同步生长或脱落,全部毛发中约 80% 处于生长期,正常人每天可脱落 70~100 根头发,同时也有等量的头发再生。如脱落数量大于新生数量,则个体处于脱发过程,毛发总量将逐渐减少。头发生长速度为每天 0.27~0.4mm,经 3~4 年可长至 50~60cm。毛发性状与遗传、健康状况、激素水平、药物和气候等因素有关。
第五节 皮肤的神经、脉管和肌肉
第三章 皮肤的功能
皮肤覆盖于人体表面,对维持人体内环境稳定发挥重要作用,具有屏障、吸收、感觉、分泌和排泄、体温调节、物质代谢、免疫等多种功能。
第一节 皮肤的屏障功能
皮肤可以保护体内各种器官和组织免受外界有害因素的损伤,也可以防止体内水分、电解质及营
养物质丢失。狭义皮肤屏障功能通常指表皮(尤其是角质层)的物理性屏障结构,而广义皮肤屏障功能尚包括化学性、微生态和免疫性屏障作用。正常的皮肤屏障功能是保障皮肤(及附属器)以及被皮肤覆盖的组织器官健康的重要前提。
第二节 皮肤的吸收功能
皮肤具有吸收功能,经皮吸收是皮肤局部治疗的理论基础。角质层是经皮吸收的主要途径,其次
是毛囊、皮脂腺和汗腺。皮肤的吸收功能可受多种因素影响。
第三节 皮肤的感觉功能
皮肤的感觉可以分为两类:一类是单一感觉,皮肤中感觉神经末梢和特殊感受器感受体内外的单
一性刺激,转换成一定的动作电位沿神经纤维传入中枢,产生不同性质的感觉,如触觉、痛觉、压觉、 冷觉和温觉;另一类是复合感觉,皮肤中不同类型的感觉神经末梢或感受器共同感受的刺激传入中枢后,由大脑综合分析形成感觉,如潮湿、坚硬、柔软、粗糙和光滑等。此外皮肤还有形体觉、两点辨别觉和定位觉等。
痒觉又称瘙痒,是一种引起搔抓欲望的不愉快感觉,属于皮肤黏膜的一种特有感觉,其产生机制
尚不清楚,组织学至今尚未发现专门的痒觉感受器。中枢神经系统的功能状态对痒觉有一定影响,如精神舒缓或转移注意力可使其减轻,相反焦虑、烦躁或过度关注时,痒觉可加剧。
近年研究证实,离子通道在感受疼痛、瘙痒和触觉中发挥重要作用(如 TRPV1 和 PIEZO 通道参
与疼痛和触觉感知的机制较为公认),也为相关药物研发奠定了重要的理论基础。
第四节 皮肤的分泌和排泄功能
皮肤的分泌和排泄主要通过汗腺和皮脂腺完成。
第五节 皮肤的体温调节功能
皮肤具有重要的体温调节作用。一方面皮肤可通过遍布全身的外周温度感受器感受外界环境温度变化,并向下丘脑发送相应信息;另一方面皮肤又可接受中枢信息,通过血管舒缩反应、寒战或出汗等反应对体温进行调节。
皮肤覆盖全身,且动静脉吻合丰富。冷应激时交感神经兴奋,血管收缩,动静脉吻合关闭,皮肤血
流量减少,散热减少;热应激时动静脉吻合开启,皮肤血流量增加,散热增加。此外,四肢大血管也可通过调节浅静脉和深静脉的回流量进行体温调节:体温升高时,血液主要通过浅静脉回流使散热量增加;体温降低时,主要通过深静脉回流以减少散热。
体表散热主要通过辐射、对流、传导和汗液蒸发实现。环境温度过高时主要的散热方式是汗液蒸发。
第六节 皮肤的代谢功能
与其他组织器官相比,皮肤的代谢功能具有其特殊性,一方面可以驱动银屑病等皮肤病的发生及进展,另一方面对于外用药的设计、研发及安全性评估具有重大意义。
第七节 皮肤的免疫功能
皮肤是重要的免疫器官,包括获得性免疫(特异性免疫)和固有免疫(非特异性免疫)。1986 年
Bos 提出了皮肤免疫系统(skin immune system)的概念,其包括多种细胞成分和体液成分。
(一) 皮肤免疫系统的细胞成分
免疫细胞,即免疫潜能细胞(immunologically competent cell),泛指所有参加免疫反应的细胞,在皮肤中主要包括淋巴细胞、巨噬细胞、树突状细胞、粒细胞等(表 3-1)

(二) 皮肤免疫系统的体液成分
皮肤免疫系统的体液成分包括细胞因子、免疫球蛋白、补体、抗微生物多肽、神经多肽等。
第四章 皮肤病和性病的临床表现
皮肤病和性病的临床表现包括症状和体征,是诊断皮肤病和性病的主要依据。
第一节 皮肤病和性病的症状
患者主观感受到的不适称为症状(symptom)。分为局部症状和全身症状。局部症状主要有瘙痒、 疼痛、烧灼及麻木感等。全身症状有畏寒、发热、乏力、食欲减退及关节疼痛等。症状轻重与原发病性质、病情及个体差异有关。
瘙痒是皮肤病最常见的症状,程度上可轻可重,时间上可为持续性、阵发性或间断性,范围上可为
局限性或泛发性。常见于荨麻疹、慢性单纯性苔藓、湿疹、疥疮等,一些系统性疾病如恶性肿瘤、糖尿病、肝肾功能不全等也可伴发瘙痒。
疼痛常见于带状疱疹、疖、结节性红斑、淋病和生殖器疱疹等,疼痛性质可为刀割样、针刺样、烧灼样等,多局限于患处。
感觉异常如感觉减退、麻木感、蚁行感等可见于中枢神经疾病、周围神经受损及心理障碍等。
第二节 皮肤病和性病的体征
客观存在的、可看到或触摸到的皮肤黏膜及其附属器的改变称为皮肤损害(简称皮损),属于体征
(sign)。
皮损可分为原发性和继发性两大类,但有时两者不能截然分开,如脓疱为原发性皮损,也可继发于丘疹或水疱。
(一) 原发性皮损
原发性皮损(primary lesion)由皮肤病和性病的组织病理变化直接产生,对皮肤病和性病的诊断
具有重要价值。
1.斑疹(macule)和斑片(patch) 斑疹为皮肤黏膜的局限性颜色改变,直径≤1cm(图 4-1A)。 直径>1cm 时,称为斑片。斑疹和斑片与周围皮肤平齐,无隆起或凹陷,不可触及,大小可不一,形状可不规则,边界可清楚或模糊。
根据发生机制和特征的不同,可分为红斑、出血斑、色素沉着及色素减退(或脱失)斑等。红斑
是局部真皮毛细血管扩张、充血所致,分为炎症性红斑(如丹毒等)和非炎症性红斑(如鲜红斑痣
等)。前者可有局部皮温升高,有时肿胀高起,压之变白;后者多由毛细血管扩张、数量增多导致,局部皮温不高,压之褪色。出血斑由毛细血管破裂后红细胞外渗所致,压之不褪色,直径≤2mm 时称瘀点(petechia),>2mm 时称瘀斑(ecchymosis)。色素沉着斑是表皮或真皮色素增加所致,色素减退(或脱失)斑是表皮或真皮色素减少(或消失)所致,两者压之均不褪色,可见于黄褐斑、花斑糠疹和白癜风等。
2.丘疹(papule) 为局限性、实质性的表浅隆起性皮损,直径≤1cm(图 4-1B)。丘疹可触及,形态可为扁平(如扁平疣)、圆形脐凹状(如传染性软疣)、粗糙不平呈乳头状(如寻常疣),颜色可呈紫红色(如扁平苔藓)、淡黄色(如黄瘤病)或黑褐色(如痣细胞痣)。丘疹可由表皮或真皮浅层细胞增殖(如银屑病)、代谢产物聚积(如皮肤淀粉样变)或炎症细胞浸润(如湿疹)引起。
形态介于斑疹与丘疹之间的稍隆起皮损称为斑丘疹(maculopapule),丘疹顶部有小水疱时称丘疱疹(papulovesicle),丘疹顶部有小脓疱时称丘脓疱疹(papulopustule)。
3.斑块(plaque) 为局限性、实质性的表浅隆起性皮损,直径>1cm(图 4-2A)。斑块可触及,为丘疹扩大或较多丘疹融合而成。见于银屑病等。
4.风团(wheal) 为真皮浅层水肿引起的暂时性、隆起性皮损。皮损可呈红色或苍白色,周围常 有红晕,一般大小不一,形态不规则(图 4-2B)。皮损发生快,此起彼伏,一般经数小时消退,消退后多不留痕迹,常伴瘙痒。见于荨麻疹等。
5.水疱(vesicle)和大疱(bulla) 水疱为局限性、隆起性、内含液体的腔隙性皮损,直径≤1cm (图 4-3A)。直径>1cm 者称大疱。内容物含血液者称血疱。因水疱在皮肤中发生位置的不同,疱壁可薄可厚:位于角质层下的水疱,疱壁薄,易干涸脱屑,见于白痱等;位于棘细胞层的水疱,疱壁略厚不易破溃,见于水痘、带状疱疹等;位于表皮下的水疱,疱壁较厚,很少破溃,见于大疱性类天疱疮等。
6.脓疱(pustule) 为局限性、隆起性、内含脓液的腔隙性皮损,可由细菌(如脓疱疮)或非感染性 炎症(如脓疱型银屑病)引起。脓疱的疱液可浑浊、稀薄或黏稠,皮损周围常有红晕(图 4-3B)。水疱继发感染后形成的脓疱为继发性皮损。
7.结节(nodule) 为实质性、深在性、可触诊的皮损。可隆起于皮面,亦可不隆起,呈圆形、椭圆 形或不规则形(图 4-4A)。可由真皮或皮下组织的炎性浸润(如结节性红斑)、代谢产物沉积(如结节性黄色瘤)或组织增生(如皮肤纤维瘤及脂肪瘤)引起。结节可吸收消退,亦可破溃成溃疡,愈后形成瘢痕。
8.囊肿(cyst) 为具有囊腔结构、内含液体或细胞成分的囊性皮损。一般位于真皮或更深位置, 可隆起于皮面或仅可触及(图 4-4B)。外观呈圆形或椭圆形,触之有囊性感,大小不等。见于皮脂腺囊肿、毛鞘囊肿、表皮囊肿等。
(二) 继发性皮损
继发性皮损(secondary lesion)由原发性皮损自然演变而来,或因搔抓、治疗不当引起。
1.糜烂(erosion) 局限性表皮或黏膜上皮部分或全部缺损形成的红色湿润创面(图 4-5A)。常
由水疱、脓疱破裂或浸渍处表皮脱落所致。因损害较表浅,愈后一般不留瘢痕。
2.溃疡(ulcer) 局限性皮肤黏膜全层缺损形成的创面,累及部分真皮,可深达皮下组织(图4-5B)。可由感染、损伤、肿瘤、血管炎等引起。其基底部常有坏死组织附着,边缘可陡直、倾斜或高于周围皮肤。因损害基底层细胞,故愈合较慢且愈后可留有瘢痕。
3.鳞屑(scale) 为肉眼可见的角质堆积(图 4-6A)。由表皮细胞形成过快或正常角化过程受干扰所致。鳞屑的大小、厚薄、形态不一,可呈糠秕状(如花斑糠疹)、蛎壳状(如银屑病)或大片状(如剥脱性皮炎)。
4.浸渍(maceration) 皮肤角质层吸收较多水分导致表皮变软变白。常见于长时间浸水或处于潮湿状态下的部位。摩擦后浸渍处表皮易脱落而露出糜烂面(图 4-6B),容易继发感染。
5.裂隙(f issure) 为线状的皮肤裂口,可深达真皮,也称皲裂(图 4-7A)。常因皮肤炎症、角质
层增厚或皮肤干燥导致皮肤弹性降低、脆性增加,进而牵拉后引起。好发于掌跖、指(趾)及口角等部位。
6.瘢痕(scar) 真皮及皮下组织病变或损伤后,由新生结缔组织增生修复而成,可分为增生性和萎缩性两种。前者呈隆起、表面光滑、无毛发的条索状或形状不规则的暗红色略硬斑块(图 4-7B),见于烧伤性瘢痕及瘢痕疙瘩;后者较正常皮肤略凹陷,表皮变薄,局部可见毛细血管扩张,见于红斑狼疮等。
7.萎缩(atrophy) 为皮肤的退行性变,因细胞及组织成分减少所致(图 4-8A)。可发生于表皮、 真皮及皮下组织。表皮萎缩常表现为皮肤变薄,正常皮沟变浅或消失,有时表面呈半透明、羊皮纸样;真皮萎缩表现为局部皮肤凹陷,皮肤纹理可正常,毛发变细或消失;皮下组织萎缩则表现为明显的局部皮肤凹陷。
8.痂(crust) 由皮损表面的液体(浆液、脓液、血液)与脱落组织或药物等混合凝结而成(图 4-8B)。痂可薄可厚,质地可柔软或脆硬,附着于创面。根据成分的不同,痂可呈淡黄色(浆液性)、 黄绿色(脓性)、暗红或黑褐色(血性),或因混杂药物而呈不同颜色。
9.抓痕(excoriation) 为线状或点状的表皮或真皮浅层剥脱性缺损。常由机械性损伤所致,如
搔抓、划破或摩擦(图 4-9A)。抓痕表面可有渗出、血痂或脱屑。若损伤较深,愈后可留有瘢痕。
10.苔藓样变(lichenif ication) 因反复搔抓、摩擦导致的皮肤局限性增厚。表现为皮嵴隆起,皮
沟加深,皮损界限清楚(图 4-9B),常伴剧痒。见于慢性单纯性苔藓、慢性湿疹等。
第五章 皮肤病和性病的辅助检查方法
第一节 皮肤组织病理学
皮肤组织病理学(dermatopathology)是皮肤病诊断、鉴别诊断和指导治疗的最重要辅助检查方法之一。
第二节 皮肤影像学
皮肤影像学是基于影像技术发展起来的一系列无创性辅助诊断方法,主要包括皮肤摄影、皮肤镜(dermoscopy)、皮肤反射式共聚焦显微镜(ref lectance confocal microscopy,RCM)、皮肤超声、双光子显微镜、光学相干断层扫描成像(optical coherence tomography,OCT)、滤过紫外线(Wood 灯)检查等。皮肤影像学诊断方法能显著拓展和深化临床医师的信息获取能力,帮助获得更多的具有诊断价值的信息,从而提升皮肤病的诊断水平和效率。
皮肤镜于 20 世纪 50 年代首次出现,并最早用于皮肤色素性病变的观察评估,随后在世界范围逐渐推广。
第三节 实验室诊断方法
第四节 变应原检测
第六章 皮肤病和性病的诊断
准确诊断是有效治疗的前提。皮肤病和性病中不同形态的皮损可能反映同一种疾病,如水疱型和鳞屑角化型都是足癣的临床表现;而形态相似的皮损也可由不同病因引起,如水疱可以是严重的过敏反应,也可能是病毒感染或自身免疫性大疱性皮肤病;有些皮损还可能是系统性疾病的局部表现, 如皮肌炎的眼睑水肿性紫红色斑片。因此针对皮损特点,结合全面的病史采集和必要的全身检查,对皮肤病和性病的诊断与鉴别诊断至关重要。
第一节 皮肤病和性病的病史采集
- 现病史 以患者的病情发生、发展及演变的过程为线索作简要描述。
(1) 可能的病因或诱因,如季节、气候、首饰、化妆品、接触物、感染、不洁性接触等。需要充分了解患者近期居住及工作环境、外出旅行、饮食习惯、饲养宠物、正在使用的药物及使用时间,同时注意自然环境中某些因素,如日晒、高温、寒冷、潮湿、干燥、挥发性化学物质、动物体液、植物花粉、蚊虫叮咬等。
(2) 原发性皮损的部位和发生时间,皮损形态、大小、数目和分布状况,皮损发展及演变情况,皮损有无加重、自行改善或消退,以及皮损变化的间隔时间。
(3) 患者主观症状,如疼痛、瘙痒、紧绷感、灼热感、异样感等。
(4) 相关全身症状,如发热、乏力、头晕、胸闷、恶心、腹痛、肌肉关节痛等。
(5) 诊治经过,如有无医疗机构的诊疗史或自行用药史,包括药物种类、用法、剂量和使用时间,疗效及不良反应等。
(6) 对饮食、睡眠的影响,以及近期体重改变情况。
第二节 皮肤病和性病的体格检查
第三节 皮肤病和性病的病历书写
第四节 皮肤病和性病的诊断思维
第七章 皮肤病和性病的治疗
皮肤病和性病的治疗要有整体观念,首先应明确是单纯皮肤病变还是合并其他系统病变,从而根据患者具体情况进行合理化、个体化治疗。皮肤病和性病的治疗方法主要有局部治疗、系统治疗(包括口服、肌内注射、静脉注射等)、物理治疗和皮肤外科治疗,其中局部治疗是本学科特有的治疗方法。
第一节 局部治疗
第二节 系统治疗
治疗皮肤病和性病常用的系统治疗药物包括抗组胺药、糖皮质激素、抗细菌药物、抗病毒药物、抗真菌药物、维 A 酸类药物及免疫抑制剂等。篇幅所限,本节仅列出部分专科用药。
(一)抗组胺药(antihistamines)
(二) 糖皮质激素(glucocorticoid)
具有抗炎、免疫抑制、抗细胞毒、抗休克和抗增生等多种作用。
(三) 抗生素
- 青霉素类 主要用于革兰氏阳性菌感染(如疖、痈、丹毒、蜂窝织炎)和梅毒等,耐酶青霉素主要用于耐药性金黄色葡萄球菌感染,广谱青霉素除用于革兰氏阳性菌感染外,尚可用于革兰氏阴性杆菌的感染。使用前需询问有无过敏史并进行常规皮试。
- 头孢菌素类与碳青霉烯类抗生素 头孢菌素包括第一、二、三、四、五代。主要用于耐青霉素的金黄色葡萄球菌和某些革兰氏阴性杆菌的感染。对青霉素过敏者应注意与本类药物的交叉过敏。
- 氨基糖苷类 为广谱抗生素。主要用于革兰氏阴性杆菌和耐酸杆菌的感染。此类药物有耳、肾毒性,临床应用需加以注意。
- 糖肽类 主要用于多重耐药的耐甲氧西林金黄色葡萄球菌(MRSA),具有肾毒性。
- 四环素类 主要用于痤疮,对淋病、生殖道衣原体感染也有效。儿童长期应用四环素可使牙齿黄染,米诺环素可引起眩晕。
- 大环内酯类 主要用于淋病、生殖道衣原体感染等。
- 喹诺酮类 主要用于细菌性皮肤病、支原体或衣原体感染。
- 磺胺类 对细菌、衣原体、诺卡菌有效。
- 抗结核药 除对结核分枝杆菌有效外,也用于治疗某些非结核分枝杆菌感染。此类药物往往需联合用药和较长疗程。
- 抗麻风药 氨苯砜也可用于疱疹样皮炎、变应性皮肤血管炎、结节性红斑、扁平苔藓等,不良反应有贫血、粒细胞减少、高铁血红蛋白血症等。沙利度胺对麻风反应有治疗作用,还可用于治疗红斑狼疮、结节性痒疹、变应性皮肤血管炎等,主要不良反应为致畸和周围神经炎。
- 其他 甲硝唑、替硝唑除治疗滴虫病外,还可治疗蠕形螨感染、淋菌性盆腔炎和厌氧菌感染。
(四) 抗病毒药物
- 核苷类抗病毒药 主要用于单纯疱疹病毒(HSV)、水痘 - 带状疱疹病毒(VZV)感染等。不良反应有静脉炎、暂时性血清肌酐升高,肾功能不全患者慎用。
- 膦甲酸(foscarnet) 直接抑制病毒特异的 DNA 聚合酶和逆转录酶,可用于耐阿昔洛韦的HSV/VZV 感染及巨细胞病毒(CMV)感染。不良反应包括中枢神经系统症状、乏力、呕吐、白细胞减少等。
- 阿糖腺苷(vidarabine) 通过抑制病毒 DNA 聚合酶抑制 DNA 病毒的合成。可用于疱疹病毒、巨细胞病毒感染及传染性单核细胞增多症等。不良反应有恶心、呕吐、腹痛、腹泻等胃肠道反应,停药后逐渐消失。
(五) 抗真菌药物
- 丙烯胺类(allylamine) 特比萘芬(terbinaf ine)能抑制真菌细胞膜上麦角固醇合成中所需的角鲨烯环氧化酶,达到杀灭和抑制真菌的作用,口服吸收好,作用快,有较好的亲脂和亲角质性。主要用于头癣、甲真菌病和角化过度型手癣等。主要不良反应为胃肠道反应。
- 多烯类药物(polyene) 该类药物能与真菌胞膜上的麦角固醇结合,使胞膜形成微孔,改变细胞膜的通透性,引起细胞内物质外渗,导致真菌死亡。
(1)两性霉素 B(amphotericin B):广谱抗真菌药,对多种深部真菌抑制作用较强,但对皮肤癣菌抑制作用较差。不良反应有寒战、发热、恶心呕吐、肾损害、低血钾和静脉炎等。
(2) 制霉菌素(nystatin):对念珠菌和隐球菌有抑制作用,主要用于消化道念珠菌感染。有轻微胃肠道反应。混悬液可用于小儿鹅口疮,还可制成软膏、栓剂等外用。 - 氟胞嘧啶(f lucytosine) 是人工合成的抗真菌药物,可干扰真菌核酸合成,口服吸收好,可通过血脑屏障。用于隐球菌病、念珠菌病、着色真菌病。有恶心、食欲减退、白细胞减少等不良反应,肾功能不良者慎用。
- 唑类(azole) 为人工合成的广谱抗真菌药,主要通过抑制细胞色素 P450 依赖酶,干扰真菌细胞的麦角固醇合成,导致麦角固醇缺乏,使真菌细胞生长受到抑制,对酵母菌、丝状真菌、双相真菌等均有较好的抑制作用。外用种类有克霉唑(clotrimazole)、咪康唑(miconazole)、益康唑(econazole)、联苯苄唑(bifonazole)等。内服种类主要有: (1)伊曲康唑(itraconazole):三唑类广谱抗真菌药,有高度亲脂性、亲角质的特性,口服或静脉给药,在皮肤和甲中药物浓度超过血浆浓度,皮肤浓度可持续数周,甲浓度可持续 6~9 个月。主要用于甲真菌病、念珠菌病、隐球菌病、孢子丝菌病、着色真菌病等。不良反应主要为恶心、头痛、胃肠道不适和转氨酶升高等。 (2)氟康唑(f luconazole):可溶于水的三唑类抗真菌药物,不经肝脏代谢,90% 以上由肾脏排泄,可通过血脑屏障,作用迅速。主要用于肾脏及中枢神经系统等深部真菌感染。不良反应有胃肠道反应、皮疹、肝功能异常、低血钾、白细胞减少等。
- 灰黄霉素(griseofulvin) 能干扰真菌 DNA 合成,同时可与微管蛋白结合,阻止真菌细胞分裂,对皮肤癣菌有抑制作用。主要用于头癣治疗。近年来已较少应用。
- 碘化钾(potassium iodide) 可用于治疗孢子丝菌病。常见不良反应为胃肠道反应,少数患者可发生药疹。
(六) 维 A 酸类药物
维 A 酸类药物(retinoids)是一组可结合并激活维 A 酸受体的分子,包括维生素 A 及其结构类似
化合物。它们可调节上皮细胞和其他细胞的生长与分化,对某些恶性细胞生长有抑制作用,还可调节 免疫和炎症过程等。主要不良反应有致畸、高甘油三酯血症、高血钙、骨骺早期闭合、皮肤黏膜干燥、 肝功能异常等。根据分子结构的不同可分为三代。
- 第一代 是维 A 酸的天然代谢产物,主要包括全反式维 A 酸(all-transretinoic acid)、异维 A 酸(isotretinoin)和维胺酯(viaminate)等。后两者对寻常型痤疮、掌跖角化病等有良好疗效。
- 第二代 为人工合成的单芳香族维 A 酸,主要有阿维 A 酯(etretinate,或称依曲替酯)、阿维 A (acitretin)及维 A 酸乙酰胺的芳香族衍生物。阿维 A 酯主要用于重症银屑病、各型鱼鳞病、掌跖角化病等,与糖皮质激素、补骨脂素光化学疗法(PUVA)联用可用于治疗皮肤肿瘤。本组药物不良反应比第一代维 A 酸轻,疗程视疗效及患者耐受程度而定。
- 第三代 为多芳香族维 A 酸,其中芳香维 A 酸(arotinoid)可用于银屑病、鱼鳞病、毛囊角化病等。阿达帕林(adapalene)和他扎罗汀(tazarotene)为外用制剂,可用于治疗痤疮和银屑病。
(七) 免疫抑制剂
为一类非特异性抑制机体免疫功能的药物,常与糖皮质激素联合治疗系统性红斑狼疮、皮肌炎、
天疱疮等,以增强疗效、有助于激素减量及减少不良反应,也可单独应用。本组药物不良反应较大,包括胃肠道反应、骨髓抑制、肝损害、诱发感染、致畸等,故应慎用,用药期间应定期监测。
- 环磷酰胺(cyclophosphamide,CTX) 属烷化剂类,可抑制细胞生长、成熟和分化,对 B 淋巴细胞的抑制作用更强,因此对体液免疫抑制明显。主要用于系统性红斑狼疮、皮肌炎、天疱疮、变应性皮肤血管炎、原发性皮肤 T 细胞淋巴瘤等。为减少对膀胱黏膜的毒性,用药期间应大量饮水。
- 硫唑嘌呤(azathioprine,AZA) 本药在体内代谢形成 6- 巯基嘌呤,后者对 T 淋巴细胞有较强的抑制作用。可用于治疗天疱疮、大疱性类天疱疮、红斑狼疮、皮肌炎等。
- 甲氨蝶呤(methotrexate,MTX) 为叶酸代谢拮抗剂,能与二氢叶酸还原酶结合,阻断二氢叶酸还原成四氢叶酸,干扰嘌呤和嘧啶核苷酸的生物合成,使 DNA 合成受阻,从而抑制淋巴细胞或上皮细胞的增生。主要用于治疗红斑狼疮、天疱疮、重症银屑病等。
- 环孢素(ciclosporin,CsA) 是由 11 个氨基酸组成的环状多肽,可选择性抑制 T 淋巴细胞。用于治疗红斑狼疮、天疱疮、重症银屑病等。
- 吗替麦考酚酯(mycophenolate mofetil,MMF)是 霉酚酸(mycophenolic acid,MPA)的 2- 乙基酯类衍生物,为高效、选择性、非竞争性、可逆性的次黄嘌呤单核苷酸脱氢酶(IMPDH)抑制剂,可抑制鸟嘌呤核苷酸的经典合成途径。MMF 对淋巴细胞具有高度选择作用,可用于治疗活动性狼疮肾炎、类风湿关节炎等自身免疫性疾病及血管炎等。
(八) 免疫调节剂
免疫调节剂能调节机体的非特异性和特异性免疫反应,使不平衡的免疫反应趋于正常。主要用
于病毒性皮肤病、自身免疫性疾病和皮肤肿瘤等的辅助治疗。
- 干扰素(interferon,IFN) 是病毒或其诱导剂诱导人体细胞产生的一种糖蛋白,有病毒抑制、 抗肿瘤及免疫调节作用。目前用于临床的干扰素有α- 干扰素(白细胞干扰素)、β- 干扰素(成纤维细胞干扰素)、γ- 干扰素(免疫干扰素)。可肌内注射、局部注射或外用,疗程根据病种而定。可有流感样症状、发热等不良反应。
- 卡介苗(Bacillus Calmette-Guérin vaccine,BCG) 是牛结核分枝杆菌的减毒活菌苗,目前使用的是去除菌体蛋白后提取的菌体多糖,可增强机体抗感染和抗肿瘤能力。
- 转移因子(transfer factor) 是抗原刺激免疫活性细胞释放出来的一种多肽,可激活未致敏淋巴细胞,并能增强巨噬细胞的功能。
- 胸腺素(thymosin) 胸腺因子 D 是从胸腺提取的多肽,对机体免疫功能有调节作用。
- 静 脉 注 射 用 人 免 疫 球 蛋 白(human immunoglobulin for intravenous injection,IVIG) 大 剂 量 IVIG 可通过影响多种免疫细胞和分子、抑制严重的炎症反应,用来治疗自身免疫性大疱性皮肤病、皮肌炎等自身免疫性疾病及重症药疹(如 Stevens-Johnson 综合征、中毒性表皮坏死松解症)等。
(九) 维生素类药物
- 维生素 A(vitamin A) 可维持上皮组织正常功能,调节人体表皮角化过程。可用于治疗鱼鳞
病、毛周角化病、维生素 A 缺乏症等。长期服用应注意对肝脏的损害。 - β- 胡萝卜素(β-carotene) 为维生素 A 的前体物质,可吸收 360~600nm 的可见光,抑制光激发卟啉后产生的自由基,因此具有光屏障作用。可用于治疗卟啉病、多形性日光疹、日光性荨麻疹、盘状红斑狼疮等。长期服用可发生皮肤黄染。
- 维生素 C(vitamin C) 可降低毛细血管通透性,此外还是体内氧化还原系统的重要成分。主要用于过敏性皮肤病、慢性炎症性皮肤病、色素性皮肤病等的辅助治疗。
- 维生素 E(vitamin E) 有抗氧化、维持毛细血管完整性、改善周围循环等作用,缺乏时细胞膜通透性、细胞代谢、形态功能均可发生改变,大剂量维生素 E 可抑制胶原酶活性。主要用于血管性皮肤病、色素性皮肤病、卟啉病等的辅助治疗。
- 烟酸(nicotinic acid)和烟酰胺(nicotinamide) 烟酸在体内转化为烟酰胺,参与辅酶Ⅱ组成,并有扩张血管作用。主要用于治疗烟酸缺乏症,也可用于日光性皮肤病、冻疮、大疱性类天疱疮等的辅助治疗。
- 其他维生素 维生素 K 为合成凝血酶原所必需,可用于出血性皮肤病、慢性荨麻疹等的治疗; 维生素 B 6 为肝脏辅酶的重要成分,可用于脂溢性皮炎、痤疮、脱发等的辅助治疗;维生素 B 12 为体内多种代谢过程的辅酶,可用于带状疱疹后神经痛、银屑病、扁平苔藓等的辅助治疗。
(十) 生物制剂和小分子靶向药物
生物制剂,也称为生物治疗或生物反应修饰物,是应用基因变异或 DNA 重组技术,借助于某些生
物体(如微生物、动植物细胞等)生产表达的大分子药物,主要指单克隆抗体或融合蛋白。小分子靶向药物通常是针对信号转导通路中某一分子的抑制剂,特异性地阻断该信号转导通路。生物制剂和小分子靶向药物通过干预机体免疫系统的特定分子,用来治疗免疫介导的炎症性疾病和肿瘤。皮肤性病科常用的包括针对 TNF-α、IL-17A、IL-12/IL-23、IL-23、IgE、CD20、IL-4R-α等分子的抑制剂,针对 PDE-4、JAKs 等小分子的抑制剂等(具体见相关疾病章节)。
近年来,生物制剂和小分子靶向药物在多种皮肤病中的应用越来越广泛,并取得良好的效果。但
在使用前需要对患者病情、合并疾病、可能的潜伏感染、血栓风险、其他不良反应和患者经济条件等因素进行权衡利弊、综合评估,治疗中需定期随访,监测可能发生的不良反应。
(十一) 其他
- 羟氯喹(hydroxychloroquine) 能降低皮肤对紫外线的敏感性,稳定溶酶体膜,抑制中性粒细胞趋化、吞噬功能及免疫活性。主要用于红斑狼疮、多形性日光疹、扁平苔藓等。主要不良反应为胃肠道反应、白细胞减少、药疹、角膜色素沉着斑、视网膜黄斑区损害、肝肾损害等。
- 雷公藤多苷(tripterygium glycosides) 为中药雷公藤提取物,其中萜类和生物碱为主要活性成分,有抗炎、抗过敏和免疫抑制作用。主要用于红斑狼疮、皮肌炎、变应性皮肤血管炎、关节病型银屑病、天疱疮等。不良反应有胃肠道反应、肝功能异常、粒细胞减少、精子活力降低、月经减少或停经等。
- 钙剂 可增加毛细血管致密度、降低通透性,使渗出减少,有消炎、消肿、抗过敏作用。主要用于急性湿疹、过敏性紫癜等。注射过快有引起心律失常甚至心脏停搏等危险。
第三节 物理治疗
第四节 皮肤外科
第八章 皮肤美容
美容皮肤科学(cosmetic dermatology)是以皮肤科学为基础,融合了医学美学、美容心理学、无创性皮肤检测、光电技术、化学剥脱、注射美容和医学护肤品等的一门皮肤科学分支学科。其目的是维持皮肤健康状态,改善皮肤亚健康,达到治疗、美丽和预防一体化。皮肤医学美容技术及皮肤保健与美容是美容皮肤科学的重要组成部分。
第一节 皮肤美容技术
一、 无创性皮肤检测
二、 光电技术
利用激光、强脉冲光和射频等电磁波辐射能量针对靶组织局限性作用而达到治疗效果的一种技术,具有无创或微创、恢复期短和安全有效的特点。
(一) 激光
临床应用
(1) 色素性皮肤病:太田痣、蒙古斑、伊藤痣、文刺、雀斑、老年性黑子、颧部褐青色痣、雀斑样痣、咖啡斑和白癜风等。
(2) 血管性皮肤病:包括血管性肿瘤和血管畸形在内的先天性皮肤血管性疾病、获得性血管改变以及其他伴有血管改变的皮肤病,如血管角皮瘤、毛细血管扩张、蜘蛛痣、老年性血管瘤和玫瑰痤疮等。
(3) 脱毛、皮肤光老化、瘢痕、汗管瘤、表皮痣等。
(二) 强脉冲光
临床应用 用于皮肤光老化、雀斑、日光性黑子、浅表型脂溢性角化、浅表毛细血管扩张、婴幼
儿血管瘤、早期红色瘢痕和多毛症等治疗,还可采用联合光敏剂(如 5- 氨基酮戊酸等)的强脉冲光 - 光动力疗法治疗光老化和炎症性皮肤病(如痤疮和玫瑰痤疮等)。
(三) 射频
临床应用 用于紧肤除皱、瘢痕修复、痤疮治疗和减脂塑形等。
三、 化学换肤术
化学换肤术(chemical peel treatments)也称化学剥脱术(chemexfoliation),是在皮肤上使用一种或数种化学制剂,通过降低角质形成细胞间的黏附性,使表皮和 / 或真皮浅层部分剥脱,并促进黑素颗粒脱落,刺激胶原蛋白重组,以达到辅助治疗痤疮、色素异常等皮肤病及改善皮肤老化的目的。
乙醇酸、水杨酸、杏仁酸是目前化学换肤术常用的酸。为了降低不良反应的发生率,提高疗效,可以将两种不同作用的酸混合成复合酸。不同的酸浓度不同,其作用也不同。以乙醇酸为例,从低至高浓度的乙醇酸其剥脱深度从浅至深,适应不同的皮肤类型和皮肤疾病。
四、 注射美容
注射美容(cosmetic injection)是用经皮注射的方法,把特定注射物(如各类填充剂、肉毒毒素)或特定生物材料(如成纤维细胞)注射到目标位置,以达到年轻化、美丽化效果的一种医学美容手段。
注射美容是集美容皮肤科学、美容外科学、美容口腔科学、再生医学、细胞生物学、美学、美容心理学以及材料科学于一体的医学美容技术。临床上按其作用机制分为肉毒毒素注射美容和填充美容,前者主要通过抑制动态皱纹达到除皱的效果,后者包括物理填充剂和可再生填充剂,多注射到真皮中层及以下层次以改善面部容量缺失或轮廓缺陷。
- 肉毒毒素(botulinum toxin,BT)注射
肉毒毒素是肉毒杆菌(Clostridium botulinum)在生长繁殖中产生的一种神经毒素。不同的菌株产生不同亚型的神经毒素,其中 A 型毒力最强,其机制为阻断神经终末突触释放乙酰胆碱,使肌肉麻痹,从而活动性皱纹减少,达到去皱目的。主要用于额部、眉间、眼角和颈部等部位皱纹去皱,效果一般可维持 3~6 个月。在肥大咬肌处注射肉毒毒素,产生咬肌的失用性萎缩以达到瘦脸作用。通过阻断自主神经系统副交感部分节后纤维释放乙酰胆碱而影响汗腺的分泌作用,还可用于治疗多汗症。
- 填充美容(soft tissue augmentation)
通过局部注射透明质酸、胶原蛋白、左旋聚乳酸等填充剂,达到填补软组织缺陷、修饰鼻唇沟、修饰唇部等美容目的。填充剂按其在体内降解的难易快慢分为非永久性填充剂(透明质酸、胶原蛋白等)和永久性填充剂(聚乙烯醇、聚甲基丙烯酸甲酯等)。
五、 化妆品
化妆品(cosmetics)是指以涂擦、喷洒或其他类似方法,施用于皮肤、毛发、指甲、口唇等人体表面, 以清洁、保护、美化、修饰为目的的日用化学工业产品。化妆品有别于药品,其使用方法为涂擦、喷洒, 使用部位为人体皮肤表面,功效为清洁、保护、美化、修饰,而非药品的医疗作用。
化妆品的功效宣称应当有充分的科学依据,包括文献资料、研究数据、实验室试验、消费者使用测
试、人体功效评价试验等。不同的功效宣称选用的评价方式不同,例如防晒、祛斑美白和防脱发三类特殊化妆品需要由化妆品注册和备案检验机构按照强制性国家标准、技术规范的要求开展人体功效评价试验;宣称适用敏感皮肤应当通过人体功效评价试验或消费者使用测试的方式进行功效评价;保湿功效可选用其中任一方式;而清洁等感官可直接识别的功效,则免予提交功效评价资料。
化妆品在使用过程中可能发生不良反应。化妆品不良反应是指正常使用化妆品所引起的皮肤黏膜及附属器病变,少数可引起全身性损害。医疗机构发现可能与使用化妆品有关的不良反应,应当报告给化妆品不良反应监测机构。
第二节 皮肤美容应用
一、 健康皮肤特点及影响因素
- 黄色人种健康皮肤特点 包括肤色均匀红润,皮肤含水量充足,水油分泌平衡,肤质细腻光滑有弹性,面部皱纹程度与年龄相当,对外界刺激(包括日光)不敏感等,同时无皮肤病。
- 影响皮肤健康的因素 很多,包括遗传、气候、光暴露、生活习惯、饮食习惯、化妆品、精神因素等,身体状况和皮肤病均可影响皮肤健康状态。
二、 皮肤的分型
- 皮肤的类型 不同种族和个体的皮肤存在很大差异,对皮肤类型的分类方法亦有多种。经典的皮肤分型根据皮肤含水量、皮脂分泌状况、皮肤 pH 等生物物理状态,将皮肤分为 4 种类型:中性皮肤、干性皮肤、油性皮肤、混合性皮肤。还可根据皮肤对外界刺激反应性的不同,将皮肤分为敏感性皮肤和非敏感性皮肤。
(1)中性皮肤(normal skin,N):为理想皮肤类型,表现为角质层含水量正常(10%~20%),pH 为 4.5~6.5,皮脂分泌适中,皮肤不干燥,不油腻,皮肤光滑细腻紧致、有弹性,对外界刺激适应性强。
(2)干性皮肤(dry skin,D):表现为角质层水分含量低于 10%,pH>6.5,皮脂分泌少,皮肤干燥脱屑,无光泽,肤色晦暗,易出现细小皱纹和色素沉着,对外界刺激敏感。
(3)油性皮肤(oily skin,O):表现为角质层含水量 20% 左右或更低,pH<4.5,皮脂分泌旺盛,皮肤表面油腻有光泽,毛孔粗大,易发生痤疮、毛囊炎,对外界刺激一般不敏感。
(4)混合性皮肤(mixed skin):兼有油性皮肤与干性或中性皮肤的共同特性。表现为面中央部位(即前额、鼻部、鼻唇沟及下颏部)呈油性,油脂分泌多,毛孔粗大,颊部和颞部表现为干性或中性皮肤, 皮肤干燥,易脱屑。
敏感性皮肤(sensitive skin)表现为皮肤遇外界刺激(冷、热、乙醇及药物等)后,自觉皮肤灼热、刺痛、紧绷及瘙痒,甚至出现红斑、丘疹、毛细血管扩张,对外界刺激反应性强,对普通化妆品耐受性也较差。
- 皮肤的光生物学类型 即 日光反应性皮肤分型(sun-reactive skin typing),又称皮肤光型(skin phototype),是根据皮肤对日光照射的反应特点以及反应程度来分型,目前最常用的是 Fitzpatrick 日光反应性皮肤分型系统(表 8-1),黄色人种皮肤光型多为Ⅲ型和Ⅳ型,易出现晒黑,因此日常皮肤护理需注意防晒,减少紫外线导致的皮肤损伤。
三、 皮肤的保健与美容
加强皮肤保健对于保持皮肤健康、延缓衰老以及预防皮肤病的发生非常重要。
- 养成良好的生活习惯 保持心情舒畅,保障充足睡眠,合理饮食,戒烟,避免酗酒,加强体育锻炼。
- 加强皮肤护理 遵循清洁、补水、保湿、防晒原则。针对不同类型皮肤,需进行不同的护理及美容治疗。
(1) 中性皮肤:可选择使用化妆品的范围比较大,以保湿为基础,注意防晒及抗老化。
(2) 干性皮肤:需加强保湿和滋润,皮肤清洁不宜过勤,水温不宜过高,以 35~38℃为宜,洗浴后建议外用保湿霜。
(3) 油性皮肤:需加强控油和保湿。可选择中性缓和的弱碱性且具有保湿作用的清洁产品,如油脂较多,可适当增加清洁次数。
(4) 混合性皮肤:干性区与油性区皮肤应分别遵循干性皮肤及油性皮肤护理原则。
(5) 敏感性皮肤:应更加注意保湿和减少各种刺激。选用温和、弱酸性、不含皂基的清洁产品,或直接用清水洁面,水温不可过热过冷,一般在 30℃左右,洁面后注意保湿。
第九章 皮肤病和性病的预防和康复
第一节 皮肤病和性病的预防
皮肤病和性病具有发病率高、易复发的特点,影响患者生活质量和身体健康,严重者可危及生命。
因此,预防发生和复发非常重要,不同皮肤病和性病需采取相应的不同预防措施。
- 感染性皮肤病 感染性皮肤病多由致病性细菌、病毒和真菌等引起。高危因素主要包括局部因素如皮肤外伤、基础皮肤疾病所致糜烂与溃疡等,以及系统因素如机体免疫缺陷状态、糖尿病等。 感染性皮肤病最好的预防是注重个人卫生,养成良好的生活习惯和树立卫生意识,改善卫生环境,积极治疗原发基础疾病。
- 超敏反应性皮肤病 超敏反应性皮肤病往往具有遗传易感性,因此了解家族史及过敏史十分必要。仔细寻找可能的变应原,并避免接触变应原是最为重要的。超敏反应性接触性皮炎的预防主要是避免再次接触致敏物。超敏反应型药疹的预防除避免使用致敏药物外,也需避免使用同类型或化学结构相似的药物。
- 职业性皮肤病(occupational skin diseases,OSD) 职业性皮肤病是工作职业病中的常见病,占职业病的 30%~45%,而其中绝大部分(95%)为接触性皮炎。职业性皮肤病防胜于治。改善工作环境(如良好的通风、排水),另外应对高危人群进行岗前教育,注意自我保护,避免皮肤及黏膜直接暴露于可能致病的物质,并提供个人防护设备(包括防护口罩、帽子、隔离霜等)。
- 瘙痒性皮肤病 瘙痒可以是多种皮肤病或系统性疾病的症状之一,如炎症性、超敏反应性、感染性、肿瘤性、代谢性等疾病,需仔细鉴别。瘙痒也可以独立发生,如老年性、季节性(冬季)瘙痒,由皮肤缺乏脂质引起,补充含有脂质的润肤剂即可。无论何种原因引起的瘙痒均应避免搔抓,特别是刺激、烫洗皮肤。寻找导致瘙痒的病因对于预防瘙痒性皮肤病的发生尤为重要。
- 物理性皮肤病 避免接触导致疾病发生的物理因素,如:日晒伤、多形性日光疹等要避免日晒;痱、疖等要避免高温,减少出汗;冻疮需保暖;鸡眼和胼胝需穿着宽松舒适鞋子,减少摩擦。
- 皮肤肿瘤 预防为主,防治结合。流行病学证据表明,紫外线照射、免疫抑制、暴露于电离辐射、接触致癌化学物质和砷剂、慢性炎症刺激等都是皮肤癌的常见危险因素。预防皮肤肿瘤的发生需避免接触上述物质、合理范围内减少紫外线照射,对皮肤癌前病变或可疑病变,应做到早期发现、早期诊断和早期治疗。
- 炎症性皮肤病 炎症性皮肤病是由于免疫系统失调导致皮肤组织破坏而引起的一组疾病,不同疾病影响因素不一。其中上呼吸道感染、吸烟、饮酒等因素影响银屑病的发生,故避免上述因素对减少银屑病复发具有重要作用。
- 性传播疾病 大多数性传播疾病主要通过性接触、类似性行为及间接接触传播。预防性传播疾病需提倡安全性行为包括使用安全套、固定性伴侣等,同时应对高危人群进行定期健康教育和科学管理。
第二节 皮肤病和性病的康复
生活环境与生活习惯对于皮肤病和性病的康复很重要,另外心理因素对患者康复也十分重要。医师不仅要治疗患者的疾病,还需对其心理进行疏导,良好的心理健康有助于患者康复。针对不同的
皮肤病和性病类型,其具体的康复要点如下。
- 感染性皮肤病 主要是针对感染的致病菌进行治疗。
- 超敏反应性皮肤病 患者康复需要避开变应原,生活中注意寻找某些特定与疾病相关的致敏物质,而不要盲目“忌口”。可根据病情酌情采用斑贴试验、点刺试验等变应原检查帮助患者查找可疑变应原,根据患者具体病情制订相应治疗方案。
- 职业性皮肤病 康复应因人而异。职业性接触性皮炎可用皮质类固醇激素、钙调磷酸酶抑制剂等药物进行治疗。
- 瘙痒性皮肤病 治疗重点是明确诊断。单纯止痒只是缓解症状,还应根据具体疾病采用相应治疗方案才能达到长期缓解。积极治疗原发疾病基础上的顽固性瘙痒,可选择外用及口服有助于缓解瘙痒的药物,包括外用麻醉剂、辣椒素软膏或多塞平软膏,口服选择性 5- 羟色胺再摄取抑制剂(SSRIs)、三环类抗抑郁药等。光疗也有助于缓解部分患者的瘙痒。
- 物理性皮肤病 生活环境与生活习惯对物理性皮肤病的康复均很重要。寒冷、高温、雾霾、动物、植物等生活环境因素对皮肤病均有影响,可通过改变环境或采取相应的措施帮助患者康复,例如光敏性皮肤病除避免日光照射外还需避免食用光敏感食物。与干燥相关皮肤病患者要养成沐浴后使用保湿剂、润肤剂或皮肤屏障修复剂的习惯。
- 皮肤肿瘤 根据不同的皮肤肿瘤分类、是否转移等情况制订不同的治疗方案,最常见的治疗方案包括激光、刮除、手术治疗、放疗、化疗等,必要时需多学科协作共同制订治疗方案。
- 炎症性皮肤病 炎症性皮肤病的康复需根据疾病种类以及疾病严重程度制订方案。除了外用药物,系统治疗主要包括传统药物、光疗、生物制剂、小分子靶向药物等。
- 性传播疾病 患者的康复除针对不同疾病给予科学治疗方案外,还应给予患者一定的社会支持,对患者不歧视,宣教诊疗知识,减轻其精神负担,保护患者隐私。同时应了解性伴侣情况,必要时同诊同治。
第二篇 皮肤性病学各论
第十章 病毒性皮肤病
病毒性皮肤病是指由病毒感染引起的一类皮肤黏膜损害性疾病。病毒根据遗传物质不同,分为DNA 病毒和 RNA 病毒两大类。可感染皮肤黏膜的 DNA 病毒包括疱疹病毒(如单纯疱疹病毒、水痘 - 带状疱疹病毒等)、痘病毒(如传染性软疣病毒等)、乳多空病毒(如人乳头瘤病毒等)等,RNA 病毒包括 麻疹病毒、风疹病毒、手足口肠道病毒、人类免疫缺陷病毒(HIV)等。不同病毒对组织的亲嗜性有差 别,人乳头瘤病毒具有嗜表皮性,疱疹病毒具有嗜神经及表皮性,更多的病毒呈泛嗜性,导致包括皮肤 黏膜在内的全身广泛组织损伤(如麻疹病毒、肠道病毒等)。根据病毒感染后的临床表现分为 3 型:水 疱型(如单纯疱疹、带状疱疹等)、新生物型(如各种疣等)和发疹型(如麻疹、风疹等)
第一节 单纯疱疹
第二节 水痘和带状疱疹
第三节 疣
第四节 传染性软疣
第五节 手足口病
第十一章 细菌性皮肤病
定植于人体皮肤的细菌是皮肤微生态的重要组成部分。正常皮肤菌群包括需氧球菌、需氧和厌氧的棒状杆菌、革兰氏阴性细菌等,它们通过与病原微生物的生态学竞争以及水解皮肤脂质产生脂肪酸以保护皮肤,从而使皮肤与菌群间形成生态学平衡。平衡破坏时,可能会引发各类感染性皮肤病。
细菌性皮肤病可分为球菌性和杆菌性两类:前者主要由葡萄球菌或链球菌感染所致,多在正常皮肤上发生,故又称原发感染(如脓疱疮、疖、痈等);后者分为特异性感染(如皮肤结核和麻风)和非特异性感染(如变形杆菌、假单胞菌和大肠埃希菌等),其中后者常发生于原有皮肤病基础上,故又称继发感染。
第一节 脓疱疮
脓疱疮(impetigo)是由金黄色葡萄球菌(Staphylococcus aureus)和 / 或乙型溶血性链球菌(Hemolytic streptococcus)引起的急性皮肤化脓性感染。
第二节 毛囊炎、疖(音jiē)和痈(音yōng)
毛囊炎、疖和痈是一组累及毛囊及其周围组织的细菌感染性皮肤病。
【病因和发病机制】
多为凝固酶阳性金黄色葡萄球菌感染引起,偶可为表皮葡萄球菌、链球菌、假单胞菌属、大肠埃
希菌等单独或混合感染,也可由真菌性毛囊炎(如糠秕马拉色菌)继发细菌感染所致。高温、多汗、搔抓、卫生习惯不良、全身性慢性疾病、器官移植、长期应用糖皮质激素等为常见诱因。
【临床表现】
- 毛囊炎(folliculitis) 系局限于毛囊口的感染性炎症。好发于头面部、颈部、臀部及外阴。皮损初起为红色毛囊性丘疹,数天内中央出现脓疱,周围有红晕(图 11-3),脓疱干涸或破溃后形成黄痂,痂脱落后一般不留瘢痕。发生于头皮且愈后留有脱发和瘢痕者,称为秃发性毛囊炎(folliculitis decalvans);发生于胡须部称为须疮(sycosis);发生于颈项部,呈乳头状增生或形成瘢痕硬结者,称为瘢痕疙瘩性毛囊炎(folliculitis keloidalis)。
- 疖(furuncle) 系毛囊深部及周围组织的急性化脓性炎症,常由金黄色葡萄球菌诱发。好发于头面部、颈部和臀部。皮损初起为毛囊性炎性丘疹,后炎症向周围扩展,基底浸润明显,形成质硬结节,伴红肿热痛,数天后中央变软,有波动感,顶部出现黄白色点状脓栓,脓栓脱落后有脓血和坏死组织排出,后炎症逐渐消退而愈合(图 11-4)。疖多为单发,若数目较多且反复发生、经久不愈,则称为疖病(furunculosis),患者多存在免疫力低下、长期饮酒或糖尿病等情况。
- 痈(carbuncle) 系由多个疖聚集而成,可深达皮下组织。好发于颈、背、臀和大腿等处。皮损初起为弥漫性炎性硬块,表面紧张发亮,界限不清,迅速向四周及皮肤深部蔓延,继而化脓、中心软化坏死,表面出现多个脓头即脓栓,脓栓脱落后留下多个带有脓性基底的深在性溃疡,外观如蜂窝状。可伴局部淋巴结肿大和全身中毒症状,亦可并发败血症。
【辅助检查】
取脓液直接涂片,革兰氏染色后镜检,亦可进行细菌培养及药敏试验。
【诊断和鉴别诊断】
本病根据病史和临床表现,皮损处革兰氏染色和细菌培养可支持诊断。本病应与化脓性汗腺炎、白塞病等所致的毛囊炎、疖肿样皮损相鉴别。
【预防和治疗】
应注意皮肤清洁卫生、防止外伤及增强免疫力。疖病患者应积极寻找基础疾病或诱因,并给予相应治疗。
本组疾病以局部治疗为主,早期疖未形成脓头时可外用鱼石脂软膏、碘酊,亦可外用莫匹罗星软膏。
系统治疗主要用于口鼻三角区或外耳道内的毛囊炎、皮损较大或反复发作、皮损周围伴有蜂窝织炎、局部治疗无效的患者,可选用耐酶青霉素类、头孢菌素类、大环内酯类或喹诺酮类抗生素,也可根据药敏试验选择抗生素。
第三节 丹毒和蜂窝织炎
丹毒和蜂窝织炎是一组累及皮肤深部组织的细菌感染性皮肤病。
第四节 皮肤结核病
皮肤结核病(tuberculosis cutis)是由结核分枝杆菌(Mycobacterium tuberculosis)感染所致的慢性皮肤病。
第五节 麻风
麻风(leprosy)是一种由麻风分枝杆菌(Mycobacterium leprae)感染易感个体后选择性侵犯皮肤和外周神经,晚期可致残的慢性传染病,列入我国法定传染病(丙类)。延迟诊断造成的畸残毁形和治疗过程中可能发生的致死性药物超敏反应综合征是本病的主要危害。
第十二章 真菌性皮肤病
真菌病(mycosis)是由真菌(fungus)引起的一大类感染性疾病,累及皮肤黏膜甚至更深组织者称为真菌性皮肤病。
真菌是广泛存在于自然界的一类真核细胞生物,有真正的细胞核和细胞器,不含叶绿素,以寄生
和腐生方式吸取营养,能进行有性和无性繁殖。真菌的基本形态是单细胞个体(孢子)和多细胞丝状体(菌丝)。真菌最适宜的生长条件为:温度 25~37℃,湿度 95%~100%,pH 5.0~6.5。真菌不耐热,100℃时大部分真菌在短时间内死亡,但低温条件下可长期存活,紫外线和 X 射线均不能杀死真菌,甲醛、苯酚、碘酊和过氧乙酸等化学消毒剂均能迅速杀灭真菌。
真菌菌落形态是由其组成成分决定的。菌落形态呈乳酪样的,多由孢子和芽生孢子组成;菌落形态呈毛样的,多由菌丝组成,又称为丝状菌;有的致病真菌在自然界或 25℃培养时呈菌丝形态,而在组织中或在 37℃培养时则呈酵母形态,称为双相真菌。
感染人类的真菌主要来自外界环境,可通过接触、吸入或食入而致病。少部分真菌可直接致病,而多数真菌在一定条件下致病,称为条件致病微生物。根据真菌入侵组织深浅及部位不同,临床上分为浅部真菌病、皮下真菌病及系统性真菌病。
浅部真菌病的病原微生物包括皮肤癣菌(dermatophyte)、酵母菌和其他霉菌。皮肤癣菌是最常见的致病微生物 ,包括毛癣菌属(Trichophyton)、小孢子菌属(Microsporum)和表皮癣菌属(Epidermophyton),侵犯人和动物的皮肤角质层、毛发和甲板引起的感染,统称为皮肤癣菌病
(dermatophytosis),简称癣(tinea)。浅部真菌病按发病部位命名(如头癣、体癣、股癣、手癣和足癣等),少数按皮损形态和致病微生物命名(如叠瓦癣、花斑糠疹、马拉色菌毛囊炎、皮肤黏膜念珠菌病等)。
皮下真菌病是指侵犯真皮、皮下组织和骨骼的真菌感染,主要包括孢子丝菌病、着色芽生菌病、暗色丝孢霉病及足菌肿,也可由皮肤癣菌等感染引起。
系统性真菌病多由条件致病微生物引发,易侵犯免疫力低下人群。随着广谱抗生素、糖皮质激素、免疫抑制剂的使用,以及器官移植、各种导管和插管技术的发展,条件致病微生物感染也不断增
加。一般按致病微生物名称命名(如曲霉病、念珠菌病、马尔尼菲篮状菌病、隐球菌病等)。
真菌病的实验室检查包括真菌直接镜检(包括氢氧化钾涂片和真菌荧光染色)、真菌培养及组织病理学检查;分子生物学技术已用于真菌菌种鉴定和某些系统性真菌病的早期诊断。
第一节 头癣
头癣(tinea capitis)是指累及头发和头皮的皮肤癣菌感染。
【病因和发病机制】
头癣的致病微生物多为小孢子菌和毛癣菌属 。头癣中的黄癣由许兰毛癣(Trichophyton schoenleinii)感染引起;白癣主要由犬小孢子菌(Microsporum canis)、石膏样小孢子菌(M. gypseum)和铁锈色小孢子菌(M. ferrugineum)感染引起;黑点癣主要由紫色毛癣菌(T. violaceum)和断发毛癣菌(T. tonsurans)感染引起;脓癣可由黑点癣和白癣发展而来。传播途径主要通过与癣病患者或患畜、无症状带菌者直接接触而传染,也可通过共用污染的理发工具、帽子、枕巾等物品间接传染。
第二节 体癣和股癣
体癣(tinea corporis)指发生于除头皮、毛发、掌跖和甲以外的体表部位的皮肤癣菌感染;股癣
(tinea cruris)特指腹股沟、会阴、肛周和臀部的皮肤癣菌感染,属特殊部位体癣。
第三节 手癣和足癣
手癣(tinea manum)指皮肤癣菌侵犯指间、手掌、掌侧平滑皮肤引起的浅表真菌感染,而足癣(tinea pedis)则主要累及足趾间、足跖、足跟、足侧缘。
【病因和发病机制】
本病主要由红色毛癣菌(T. rubrum)、指(趾)间毛癣菌(T. interdigitale)、石膏样小孢子菌(M.gypseum)和絮状表皮癣菌(Epidermophyton f loccosum)等感染引起,本病主要通过接触传染,用手搔抓患癣部位或与患者共用鞋袜、手套、浴巾、脚盆等是主要传播途径。
【临床表现】
手足癣(特别是足癣)是最常见的浅部真菌病,在全世界广泛流行。夏季发病率高。多累及成年
人,男女比例无明显差别。足癣双侧受累多见,往往由一侧传播至对侧,而手癣常为单侧。根据临床特点不同,手足癣可分为以下 3 种类型。
- 水疱型 好发于指(趾)间、掌心、足跖及足侧缘。皮损初为针尖大小的深在水疱,疱液清,壁厚而发亮,不易破溃(图 12-3A),可融合成多房性大疱,撕去疱壁露出蜂窝状基底及鲜红糜烂面,干燥吸收后出现脱屑。瘙痒明显。
- 鳞屑角化型 好发于掌跖部及足跟,呈弥漫性皮肤粗糙、增厚、脱屑、干燥(图 12-3B),冬季易发生皲裂甚至出血,可伴有疼痛。一般无明显瘙痒。
- 浸渍糜烂型(也称间擦糜烂型) 好发于指(趾)缝,足癣尤以第 3~4 和第 4~5 趾间多见。多见于手足多汗、浸水、长期穿胶鞋者,夏季多发。表现为皮肤浸渍发白,表面松软易剥脱,露出潮红糜烂面及渗液,常伴裂隙(图 12-3C)。有明显瘙痒,继发细菌感染时有臭味。

足癣(尤其浸渍糜烂型)易继发细菌感染,可出现急性淋巴管炎、淋巴结炎、蜂窝织炎或丹毒,炎症反应明显时还可引发局部湿疹样改变和癣菌疹。
【诊断和鉴别诊断】
根据手足癣的临床表现,结合真菌镜检和 / 或培养可明确诊断。本病需与湿疹、汗疱疹、掌跖脓疱病、掌跖角化病、接触性皮炎等进行鉴别。
【预防和治疗】
手足癣要及时、彻底地治疗,伴甲真菌病者应同时治疗甲真菌病,消灭传染源;穿透气性好的鞋袜,保持足部干燥;不共用鞋袜、浴盆、脚盆等生活用品。
本病以局部治疗为主,疗程一般需要 2~4 周;鳞屑角化型手足癣或外用药疗效不佳者,可考虑系统治疗。
- 局部治疗 应根据不同临床类型选择不同的处理方法,如水疱型应选择刺激性小的霜剂或水剂(如唑类霜剂或溶液等);浸渍糜烂型给予硼酸溶液、依沙吖啶溶液等湿敷,待渗出减少时再给予粉剂(如氧化锌粉、咪康唑粉等),皮损干燥后再外用霜剂、软膏等,不宜选用刺激性大、剥脱性强的药物;鳞屑角化型无皲裂时可用剥脱作用较强的制剂(如复方苯甲酸软膏等),必要时可采用封包疗法。
- 系统治疗 口服伊曲康唑或特比萘芬,剂量同体股癣,水疱型和浸渍糜烂型疗程 1~2 周,鳞屑角化型疗程2~4 周。足癣继发细菌感染时应联合抗生素,引发癣菌疹时应给予抗过敏药物治疗。
第四节 甲真菌病
由各种真菌引起的甲板和 / 或甲下组织感染统称为甲真菌病(onychomycosis),而甲癣(tinea unguium)特指其中由皮肤癣菌感染所致者。
【病因和发病机制】
甲真菌病主要由皮肤癣菌感染引起,其次为酵母菌和霉菌。皮肤癣菌中红色毛癣菌(T.rubrum)、指(趾)间毛癣菌(T. interdigitale)、絮状表皮癣菌(E. f loccosum)是最常见的三种致病微生物;酵母菌主要是念珠菌属(Candida)、马拉色菌属(Malassezia);霉菌包括柱顶孢霉属(Scytalidium)、短帚霉(Scopulariopsis brevicaulis)等。同一病甲偶可感染两种或两种以上的致病真菌。 甲真菌病多由手足癣直接传染,诱因为系统性疾病(如糖尿病)、局部血液或淋巴液回流障碍、甲外伤或其他甲病等。
第五节 花斑糠疹
花斑糠疹(pityriasis versicolor)既往称花斑癣、汗斑,是马拉色菌侵犯皮肤角质层所引起的表浅感染。
【病因和发病机制】
马拉色菌属嗜脂酵母菌,是常见的人体寄居菌,引起花斑糠疹的病原真菌主要为球形马拉色菌(Malassezia globosa)。高温潮湿、多脂多汗、营养不良、慢性疾病及应用糖皮质激素等是促发因素,亦具有一定的遗传易感性。
第六节 马拉色菌毛囊炎
马拉色菌毛囊炎(Malassezia folliculitis)是由马拉色菌引起的毛囊炎性损害。
【病因和发病机制】
本病的病原微生物多为球形马拉色菌。在促发因素影响下,马拉色菌可在毛囊内大量繁殖,其脂肪
分解酶将毛囊部位的甘油三酯分解成游离脂肪酸,后者可刺激毛囊口产生较多脱屑并造成阻塞,使皮脂潴留,加之游离脂肪酸的刺激致毛囊扩张破裂,导致毛囊内容物释放入周围组织,产生炎症反应。
【预防和治疗】
应尽量去除诱因,治疗原则基本同花斑糠疹。由于本病部位较深,应选择渗透性好的外用抗真菌药(如酮康唑),亦可辅以酮康唑洗剂或二硫化硒洗剂洗澡。对皮损泛发、炎症较重且局部治疗效果不佳者,可联合口服抗真菌药。
第七节 念珠菌病
念珠菌病(candidiasis)是由念珠菌属致病微生物引起的感染,可引起皮肤黏膜的浅部感染,也可累及内脏器官引起深部感染。
第八节 着色芽生菌病
着色芽生菌病(chromoblastomycosis)是由暗色真菌引起的皮肤及皮下组织慢性感染。
第九节 孢子丝菌病
孢子丝菌病(sporotrichosis)是由孢子丝菌复合体(Sporothrix complex)引起的皮肤黏膜和局部淋巴组织的慢性感染,偶可播散至全身引起系统损害。
第十三章 动物性皮肤病
在动物界能侵犯人体引起皮肤损害的门类较多,包括皮肤猪囊虫病、蝇蛆病、刺胞皮炎等,其流行病学、临床表现和防治策略各有特点。临床上以昆虫及寄生虫最为常见。其机制主要有:①蚊、蠓、臭虫等的口器或尾钩叮咬机械损伤皮肤;②桑毛虫等虫类的刺毛、鳞片、分泌物、排泄物以及蜈蚣、蝎、蜘蛛等刺蜇人体时排出毒液刺激皮肤,引起局部或全身反应;③昆虫的毒腺或唾液内含多种抗原引起Ⅰ型超敏反应;④昆虫口器留在组织内或以寄生虫直接钻入皮内移行引起炎症反应、肉芽肿性丘疹或结节。临床表现取决于昆虫种类和个体反应差异。
诊断方面,如能明确致病昆虫,应诊断为其所致的独立皮肤病(如疥疮、隐翅虫皮炎等);若致病昆虫种类不能确定,则统称为虫咬皮炎。
第一节 疥疮
疥疮(scabies)是由疥螨(Sarcoptes scabiei)寄生于皮肤所致的传染性皮肤病。
【病因和发病机制】
疥螨又称疥虫,分为人疥螨和动物疥螨,人的疥疮主要由人疥螨引起。疥螨大小 0.2~0.4mm,体小呈圆形或卵圆形,黄白色,腹侧前后各有 2 对足,体表有多数棘刺。雌虫较大,腹部中央有产卵孔,后缘有肛门;雄虫较小,与雌虫交尾后即死亡。疥螨为表皮内寄生虫,雌虫受精后钻入皮肤角质层内掘成隧道,在其内产卵,经 1~2 个月排卵 40~50 个后死亡,卵经 3~4 天后孵成幼虫,幼虫爬至皮肤表面藏匿于毛囊口内,经 3 次蜕皮发育为成虫,从卵到成虫约需 15 天。疥螨离开人体后可存活 2~3天,可通过气味和体温寻找新宿主。
本病为接触传染,集体宿舍或家庭内易发生流行,同睡床铺、共用衣被甚至握手等行为均可传染。动物疥螨亦可感染人,但因人类皮肤不适合其栖息,因此人感染后临床表现较轻,有自限性。
【预防和治疗】
一旦确诊应立即隔离,并煮沸消毒衣服和寝具。家庭内成员或集体生活者应同时治疗。
本病以局部治疗为主,对瘙痒严重者可辅以镇静止痒药睡前内服,继发感染时应同时局部或系统
用抗生素。
局部治疗 应从颈部(婴儿包括头面部)到足全身外用药物,不能遗漏皮肤皱襞处、肛门周围和指甲的边缘及甲襞。用药期间不洗澡、不更衣,以保持药效。一次治疗未愈者,需间隔 1~2 周后重复使用。药物可选下列之一:
(1) 10% 硫黄软膏(婴幼儿用 5%):先用热水和肥皂洗澡后用药,每天 1~2 次 ,连续 3~4天为一疗程。
(2) 三氯苯醚菊酯霜(permethrin,扑灭司林,苄氯菊酯):为合成除虫菊酯,可杀死疥螨但对人毒性极低,外用 8~10 小时后洗去。
(3) 苯甲酸苄酯乳剂:杀虫力强,刺激性低,每天外用 1~2 次 ,共 2~3 天。
(4) 疥疮结节难以消退者,可外用或结节内注射糖皮质激素,也可液氮冷冻。系统治疗 伊维菌素(ivermectin)单次口服,适用于外用药物无效或结痂性疥疮。
第二节 毛虫皮炎
毛虫皮炎(caterpillar dermatitis)是毛虫的毒毛或毒刺进入皮肤后,其毒液引起的瘙痒性、炎症性皮肤病。
第三节 隐翅虫皮炎
隐翅虫皮炎(paederus dermatitis)是皮肤接触隐翅虫体内毒液后所致的接触性皮炎。
第四节 虱病
虱病(pediculosis)是由虱寄生于人体,反复叮咬吸血引起的传染性皮肤病。本病通过人与人之间直接传播(阴虱为性传播疾病),亦可通过被褥、衣帽等物品间接传播。
第五节 虫咬皮炎
虫咬皮炎(insect bite dermatitis)可由螨虫、蚊、蠓、臭虫、跳蚤、蜂、蜱等昆虫叮咬或毒液刺激引起。其共同特点是皮损处可见针尖大小咬痕,自觉瘙痒,严重程度与昆虫种类、数量和患者敏感性相关。循证医学研究认为“丘疹样荨麻疹”就是节肢动物叮咬后发生的局部皮肤过敏和炎症反应,从病因学上应属于虫咬皮炎。
第十四章 皮炎和湿疹
皮炎和湿疹是本学科最常见的诊断,二者既相关又有所区别,长期以来存在认识和把握上的差异
和争议。二者的共性特点包括:①以炎症反应为核心发病机制,部分个体具有遗传易感性;②皮损呈多形性,病程可为急性、亚急性和慢性;③多伴瘙痒;④伴或不伴渗出倾向。
从临床诊断角度出发,“皮炎”可作为疾病诊断,而“湿疹”往往并非独立诊断。一方面,“湿疹”常作为“暂时诊断”,用于定义和描述一大类具有渗出倾向但无法明确病因的皮炎,随着认识深入,许多明确病因的皮炎已经从“湿疹”中独立出来(如接触性皮炎、特应性皮炎等);另一方面,湿疹也常作为状态诊断,用于描述各种皮肤病病程中的“渗出倾向”(如仍归于湿疹范畴的自身敏感性皮炎、传染性湿疹样皮炎等)。
第一节 接触性皮炎
接触性皮炎(contact dermatitis)是由于接触某些外源性物质后,在接触部位皮肤黏膜发生的急性、亚急性或慢性炎症反应。
第二节 特应性皮炎
特应性皮炎(atopic dermatitis,AD),原称“异位性皮炎”“遗传过敏性皮炎”,是一种与遗传过敏
体质有关的慢性、复发性、炎症性、瘙痒性皮肤病,表现为瘙痒、多形性皮损并有渗出倾向,常伴发哮喘、过敏性鼻炎等其他过敏性疾病。“特应性”(atopy)本身的含义是:①常有易患哮喘、过敏性鼻炎、湿疹的家族倾向;②对异种蛋白过敏;③血清中 IgE 水平升高;④外周血嗜酸性粒细胞增多。
第三节 淤积性皮炎
淤积性皮炎(stasis dermatitis)又称静脉曲张性湿疹,是静脉曲张综合征中常见的临床表现之一,呈急性、亚急性、慢性或复发性,可伴有皮肤溃疡。
第四节 湿疹
湿疹(eczema)是由多种内、外因素引起的表皮及真皮浅层炎症,临床上急性期皮损以丘疱疹为主,有渗出倾向,慢性期以苔藓样变为主,易反复发作。湿疹可能包括一大类尚未明确病因的炎症性皮肤病。
【病因和发病机制】
病因尚不明确,可能与下列因素有关。
【预防和治疗】
湿疹的治疗原则可参考本章第二节特应性皮炎。对于不同时期的湿疹皮损,药物剂型的选择需
符合外用药的使用原则:急性期无渗液或渗出不多者可用糖皮质激素霜剂,渗出多者可用硼酸溶液或依沙吖啶溶液等冷湿敷消毒、抗炎、收敛,渗出减少后用糖皮质激素霜剂,与油剂交替使用;亚急性期可选用糖皮质激素乳剂、糊剂,为防止和控制继发性感染,可加用抗生素;慢性期可选用软膏、硬膏、涂膜剂;顽固性局限性皮损可用糖皮质激素局部封包。
第十五章 荨麻疹类皮肤病
第一节 荨麻疹
荨麻疹(urticaria)俗称“风疹块”,是皮肤黏膜由于暂时性血管通透性增加而发生的局限性水肿。
【病因】
多数患者无法找到确切原因。部分患者存在遗传易感性,被称为“过敏体质”。常见可能诱因包括食物(动物蛋白、植物、食物添加剂等)、药物(青霉素类抗生素、血清制剂、各种疫苗等)、呼吸道吸入物及皮肤接触物(花粉、动物皮屑和毛发、尘螨等)、物理因素(冷、热、日光、摩擦及压力)、感染(肝炎病毒、链球菌、真菌、寄生虫等)、精神及内分泌因素等。此外,某些系统性疾病(系统性红斑狼疮、恶性肿瘤、代谢障碍、自身免疫性甲状腺炎等)亦可伴发本病。
第二节 血管性水肿
血管性水肿(angioedema)又称“巨大荨麻疹”,是一种发生于皮下疏松组织或黏膜的局限性水肿,分获得性和遗传性,后者罕见。
第十六章 药疹
由药物引起的非治疗性反应,统称为药物不良反应,而药疹(drug eruption)是其中一类表现形式。药疹亦称药物性皮炎(dermatitis medicamentosa),是药物通过口服、注射、吸入等各种途径进入人体后引起的皮肤黏膜炎症性皮损。可引起药疹的药物种类繁多,皮损多种多样,病情轻重不一,严重者引起多脏器损害,甚至危及生命。
第十七章 物理性皮肤病
各种物理因素(如光线、压力、摩擦、温度等)直接或间接引起的皮肤损害,统称为物理性皮肤病。
第一节 日光性皮肤病
依据日光波长可将日光分为紫外线、可见光和红外线。引起皮肤病的主要是紫外线(UV)。UV又细分为短波紫外线(UVC)、中波紫外线(UVB)和长波紫外线(UVA)。其中 UVB 和 UVA 是引起光敏性皮肤病的主要作用光谱,UVC 全部被大气臭氧层吸收,不能到达地球表面。UV 波长越长,穿透力越强而能量越小;UVB 只能达到表皮基底层,强烈照射能引起表皮坏死和色素沉着;UVA 可穿过表皮作用于真皮浅层,与皮肤老化相关。
【病因和发病机制】
日光性皮肤病的发病机制可分为光毒性反应(phototoxicity)和光超敏反应(photoallergy)。
光毒性反应为非免疫反应,任何个体接受超量日光照射后都会发生反应,可分为急性(如日晒伤)
和慢性(如光线性角化病、光老化等)。光毒性反应更易发生于白、嫩、薄的皮肤。皮肤经过度照射后,细胞中蛋白质和核酸吸收紫外线产生复杂光生物化学反应,造成表皮细胞坏死,释放多种活性介质,同时引起真皮血管扩张、组织水肿、黑素合成加快等。
光超敏反应为淋巴细胞介导的迟发型超敏反应,只发生于少数具有光敏素质的个体。光敏物质吸收光能后发生化学变化成为半抗原,并与体内大分子结合形成完全抗原,刺激机体产生抗体或细胞免疫而致病。可分为速发型光超敏反应(如日光性荨麻疹)和迟发型光超敏反应(如多形性日光疹)。其发生也可能与遗传、内分泌和代谢异常等有关。
【临床表现】
- 日晒伤(sunburn) 也称为晒斑或日光性皮炎(solar dermatitis)。春夏季多见,妇女、儿童及浅肤色人群易发病。一般日晒后 6 小时左右,暴露部位出现弥漫性红斑,呈鲜红色,边界清晰(图 17-1),峰值在 12~24 小时,后红斑渐淡、消退、脱屑并留有色素沉着。皮损较重时可出现水肿、水疱,可破溃结痂。局部可自觉灼痛。皮损泛发时可有不适、寒战和发热等全身症状。
- 多形性日光疹(polymorphous sun light eruption) 一般春夏季加重,秋冬季节减轻。多见于中青年女性,好发于日光暴露部位,而头发及衣物遮盖部位多不累及。常在日晒 1 小时内自觉瘙痒,数日后出现皮损。皮损形态多样,常见丘疹、丘疱疹,也可表现为水肿性红斑或斑块,但同一患者的皮损常以单一形态为主(图 17-2)。自觉瘙痒显著,一般全身症状轻微,但易反复发作,病程长短不一。
【诊断和鉴别诊断】
根据强烈日光暴晒史及典型临床表现,日晒伤容易诊断。应与接触性皮炎鉴别。
多形性日光疹的诊断主要根据日光暴露部位多形性皮损,但以某一皮损类型为主进行诊断,光斑试验、紫外线红斑试验常为阳性。应与湿疹、慢性光化性皮炎、盘状红斑狼疮等进行鉴别。
【预防和治疗】
应避免暴晒,并在暴露部位外用物理性遮光剂或化学性遮光剂,如二氧化钛霜、二苯甲酮等,可根
据个人皮肤类型选择遮光剂的防晒指数(sun protection factor,SPF)。逐渐外出锻炼,提高对日光的耐受性。
日晒伤早期局部治疗为主,以消炎、安抚、止痛为原则。一般可外用炉甘石洗剂和 / 或糖皮质激
素。有全身症状者可口服抗组胺药、维生素 C、非甾体抗炎药,严重者可系统应用糖皮质激素。
多形性日光疹的局部治疗以外用糖皮质激素为主,常用超强效或强效制剂,数日使皮损消退,也
可外用钙调磷酸酶抑制剂。系统治疗可口服羟氯喹,烟酰胺、β- 胡萝卜素对部分患者有效;严重者可口服糖皮质激素或环孢素。
第二节 夏季皮炎
夏季皮炎(dermatitis aestivale)是由夏季高温高湿环境引发的一种季节性、炎症性皮肤病。
第三节 痱子
痱子(miliaria)亦称粟粒疹,为夏季炎热环境诱发的一种表浅性、炎症性皮肤病。
第四节 冻疮
冻疮(pernio)是寒冷诱发的末梢部位局限性、淤血性、炎症性皮肤病。
【预防和治疗】
应注意保暖,保持干燥;坚持体育锻炼可促进血液循环,提高机体对寒冷的耐受性。
- 局部治疗 以消炎、消肿、促进循环为原则。未破溃皮损可使用温度接近体温的水浸泡冲洗,外用多磺酸黏多糖乳膏、冻疮软膏等,已破溃皮损外用抗生素,也可用氦氖激光等照射。
- 系统治疗 可口服烟酰胺、硝苯地平、双嘧达莫等扩血管药物,盐酸山莨菪碱和己酮可可碱也有一定疗效。
第五节 鸡眼与胼胝
鸡眼和胼胝均为长期压迫和摩擦诱发的角质层增厚。
【病因和发病机制】
长期机械刺激(如挤压和摩擦)引起手足局部受力部位(如手指握笔压迫处、足底及侧缘、跖骨突出处或足趾间)皮肤发生反应性增厚,主要表现为角质层过度增生。
第六节 放射性皮炎
放射性皮炎(radiodermatitis)是由各种类型电离辐射(如α、β、γ、X 射线,电子、质子等)照射皮肤黏膜引起的炎症性损害。
第十八章 瘙痒性皮肤病
瘙痒是皮肤黏膜的一种引起搔抓欲望的不愉快感觉。许多生物活性物质(如胺类、蛋白质 / 多肽
类和脂类等)都是可引起瘙痒的化学介质,但瘙痒发生机制尚未明确。瘙痒性皮肤病包括一组以瘙痒为突出表现的皮肤病,多数病因复杂,一般多认为与神经精神因素存在直接或间接的相关性,反复搔抓能造成“瘙痒—搔抓—瘙痒”的恶性循环。
第一节 瘙痒症
瘙痒症(pruritus)是一类仅有皮肤瘙痒而无原发性皮损的皮肤病。
【预防和治疗】
加强健康宣教和皮肤保健,避免不良刺激(包括搔抓、过度洗烫等),部分患者应减少摄入辛辣刺激性食物。如发现明确诱因,应及时治疗。
- 局部治疗 以保湿、滋润、止痒为主。可用含有尿素、维生素 E 或硅油的软膏或身体乳,可根据情况加用止痒成分(如辣椒碱、薄荷、樟脑等)及表面麻醉剂(如利多卡因乳膏等),不能控制者还可外用钙调磷酸酶抑制剂或糖皮质激素。紫外线光疗(如 NB-UVB)对部分瘙痒症有效。
- 系统治疗 可用抗组胺药、镇静催眠药、三环类抗抑郁药(如多塞平),瘙痒顽固者可试用普鲁卡因静脉封闭。老年瘙痒症可用性激素治疗。尚可以养血、祛风、安神为治疗原则,选用中药或中成药内服或外用。
第二节 慢性单纯性苔藓
慢性单纯性苔藓(lichen simplex chronicus)为形态学诊断,本病又称神经性皮炎(neurodermatitis), 是一种以阵发性瘙痒和皮肤苔藓样变为特征,与皮肤神经功能障碍相关的慢性炎症性皮肤病。
【病因和发病机制】
本病病因尚不清楚。部分患者存在遗传易感性,一般认为与神经精神因素(如焦虑、紧张、忧郁 等)及其他炎症性皮肤病(如特应性皮炎)相关,受多种因素影响(如失眠、刺激性饮食、搔抓、局部衣物摩擦、感染等)。“瘙痒—搔抓—瘙痒”恶性循环可促进本病发展,并导致临床出现皮肤苔藓样变。
第三节 痒疹
痒疹(prurigo)是一组以风团样丘疹、结节和瘙痒为特征的炎症性皮肤病。
第十九章 红斑丘疹鳞屑性皮肤病
本组疾病是一组病因不明,以红斑、丘疹、鳞屑为主要临床表现的慢性炎症性皮肤病。
第一节 银屑病
银屑病(psoriasis)是一种遗传与环境共同作用诱发的免疫介导的慢性、复发性、炎症性、系统性疾病。临床表现为鳞屑性红斑、丘疹或斑块,局限或广泛分布。多数患者冬重夏轻。银屑病可合并系统疾病,严重影响患者的生活质量。
第二节 玫瑰糠疹
玫瑰糠疹(pityriasis rosea)是一种以瘙痒性丘疹鳞屑性红斑为典型皮损的炎症性、自限性皮肤病。
第三节 多形红斑
多形红斑(erythema multiforme,EM)是一种以靶形或虹膜状红斑为典型皮损的急性炎症性皮肤病,常伴黏膜损害。本病有自限性,易复发。
第四节 扁平苔藓
扁平苔藓(lichen planus,LP)是一种特发性炎症性皮肤病,典型皮损为多角形紫红色扁平丘疹,好发于四肢屈侧,黏膜常受累,病程慢性。
第二十章 结缔组织病
结缔组织病(connective tissue disease)是一组病因未明、以免疫炎症和产生自身抗体为特点的疾病,主要包括红斑狼疮、皮肌炎、硬皮病、干燥综合征、类风湿关节炎、结节性多动脉炎等。临床表现为多器官、多系统受累,不同类型的疾病临床表现往往相互重叠。皮肤黏膜可以单独受累,也可以作为系统性疾病的受累器官之一。
第一节 红斑狼疮
红斑狼疮(lupus erythematosus,LE )是一种临床异质性显著的疾病,以皮肤黏膜、关节、血液系统受累最常见,以机体产生多种自身抗体为特点。
第二节 皮肌炎
皮肌炎(dermatomyositis,DM)是一种主要累及皮肤和肌肉的自身免疫性结缔组织病。
第三节 硬皮病
硬皮病(scleroderma)是一种以皮肤和其他器官纤维化、血管异常、免疫炎症、自身抗体产生为特征的结缔组织病。
第二十一章 大疱性皮肤病
大疱性皮肤病(bullous dermatosis)是指一组发生在皮肤黏膜,以水疱、大疱为基本皮肤损害的
皮肤病。根据发病机制,分为“自身免疫性大疱性皮肤病”和“非自身免疫性大疱性皮肤病”。在前者血清中和病变皮肤处可检测到致病性抗体,是器官特异性自身免疫性疾病;后者不能检测到自身抗体,其发病大多与遗传有关。根据组织病理学水疱所在部位,又可分为“表皮内水疱病”和“表皮下水疱病”(表 21-1)。本章仅介绍自身免疫性大疱性皮肤病中的天疱疮和大疱性类天疱疮。
第一节 天疱疮
天疱疮(pemphigus)是一组由角质形成细胞松解引起的自身免疫性慢性大疱性皮肤病。特点是在皮肤及黏膜上出现松弛性水疱或大疱,疱易破呈糜烂面,棘细胞松解征(Nikolsky sign,尼氏征)阳性,组织病理为表皮内水疱,血清中及角质形成细胞间存在 IgG 型的抗桥粒黏蛋白抗体,又称天疱疮抗体。
第二节 大疱性类天疱疮
大疱性类天疱疮(bullous pemphigoid,BP)是一种好发于老年人的自身免疫性表皮下大疱性皮肤病。
第二十二章 血管炎与脂膜炎
血管性皮肤病(vascular dermatoses)是一类发生于皮肤动脉、静脉和毛细血管的疾病,就病变性质而言,有血管炎症、栓塞、功能障碍和血液成分异常等。在血管性皮肤病中,皮肤血管炎(cutaneous vasculitis)占大多数,其临床表现复杂多样,既可单独发生于皮肤,也可为系统性血管炎的一部分。组织病理学特征为血管壁纤维素样变性、炎症细胞浸润。
皮肤血管炎的病因可归纳为:①特发性:占 45%~55%,原因不明;②感染:占 15%~20%,与细菌、病毒、寄生虫和真菌感染有关;③药物:占 10%~15%,由抗生素、避孕药、抗惊厥药、吩噻嗪类抗精神失常药、维 A 酸类等药物引起,流感疫苗、干扰素和生物制剂等也可诱发;④自身免疫性疾病:占15%~20%,合并系统性红斑狼疮、类风湿关节炎、干燥综合征、白塞病和系统性血管炎等;⑤肿瘤:占5%,主要为骨髓源性或淋巴源性肿瘤。
血管炎的分类至今尚未统一。目前多根据病变血管大小进行分类,皮肤血管炎多系“小血管炎”,个别为“中等血管炎”。其他分类方法还有根据血管病变是系统性还是单纯皮肤型、原发性还是继发性、浸润炎症细胞种类等。
皮肤血管炎的皮损与受累血管的大小、范围、炎症反应程度有关,如毛细血管和细小血管炎主要表现为紫癜、红斑、丘疹、水疱、血疱等,在此基础上可出现坏死;而中等或较大血管炎表现为结节,还可出现坏死、溃疡等。皮肤血管炎可局限于皮肤,亦可同时累及其他系统。
第一节 IgA 血管炎
IgA 血管炎(IgA vasculitis)又称过敏性紫癜(anaphylactoid purpura)、亨 - 许紫癜(Henoch-Schönlein purpura),是一种由 IgA 型抗体介导的Ⅲ型超敏反应性毛细血管和细小血管炎,其特征为紫癜,可伴有关节痛、腹痛和肾脏病变。
第二节 皮肤小血管炎
皮肤小血管炎(cutaneous small vessel vasculitis,CSVV)是指单纯累及真皮小血管的单器官血管炎,曾用名包括过敏性血管炎、白细胞碎裂性血管炎、变应性血管炎等,一般无系统累及。但皮肤小血管炎的表现并非特异,一些系统性血管炎也可以出现相似的症状,此时应诊断为系统性血管炎的皮肤表现。
第三节 青斑性血管病
青斑性血管病(livedoid vasculopathy)又称青斑性血管炎(livedoid vasculitis)、白色萎缩(atrophie blanche)、节段透明性血管炎(segmental hyalinizing vasculitis)、伴夏季 / 冬季溃疡的网状青斑(livedo reticularis with summer/winter ulceration)等,是病因不明的血管病,主要累及双小腿特别是踝关节周围皮肤,表现为复发性疼痛性溃疡伴有网状青斑,反复发作后遗留白色萎缩性瘢痕。
第四节 结节性红斑
结节性红斑(erythema nodosum)是发生于皮下脂肪小叶间隔的炎症性疾病,典型表现为小腿伸侧的红色结节和斑块。
第二十三章 嗜中性皮肤病
嗜中性皮肤病(neutrophilic dermatoses)是一组以中性粒细胞异常活化为特征的皮肤病,临床表现多样,组织病理学特征为大量中性粒细胞浸润,但没有感染证据。常见的嗜中性皮肤病包括白塞病、急性发热性嗜中性皮病和坏疽性脓皮病。
第一节 白塞病
白塞病(Behcet disease),又称口 - 眼 - 生殖器综合征,是以反复发作的口、眼、生殖器和皮肤损害为特征的细小血管炎,病情严重时可累及中、大血管,出现多系统、多脏器损害。
第二节 急性发热性嗜中性皮病
急性发热性嗜中性皮病(acute febrile neutrophilic dermatosis)又称 Sweet 病,以四肢、颈面部突然出现疼痛性红色结节或斑块,伴发热和外周血中性粒细胞增多为特征。
第三节 坏疽性脓皮病
坏疽性脓皮病(pyoderma gangrenosum,PG)是以皮肤炎症和溃疡为主要表现的非感染性嗜中性皮病,常伴系统疾病。
第二十四章 皮肤附属器疾病
皮肤附属器疾病(diseases of skin appendages)是指一组原因相对明确、发病机制较为复杂的皮肤病,包括与毛囊皮脂腺单位相关的痤疮、脂溢性皮炎,与面部血管、神经及毛囊皮脂腺单位相关的玫瑰痤疮,与毛囊毛发相关的斑秃、雄激素性秃发,以及与汗腺或甲有关的疾病等。
第一节 痤疮
痤疮(acne)是一种好发于青春期并主要累及面部毛囊皮脂腺单位的慢性炎症性皮肤病,临床主要表现为粉刺、丘疹、脓疱、囊肿或结节。
【病因和发病机制】
痤疮发病机制仍未完全阐明。遗传、雄激素诱导的皮脂腺过度分泌脂质、毛囊皮脂腺导管角化异 常、痤疮丙酸杆菌等毛囊微生物增殖及炎症和免疫反应等与之相关,遗传因素在痤疮尤其是重度痤疮 发生中起到了重要作用。
青春期后体内雄激素水平增高或性激素水平失衡,使皮脂腺增大及皮脂分泌增加,被认为是 痤疮发生的前提条件,但脂质成分改变(如过氧化鲨烯、蜡脂、游离脂肪酸的含量增加,不饱和脂肪酸比例增加及亚油酸含量降低等)也是导致痤疮发生的重要因素。皮脂为痤疮丙酸杆菌等毛囊微生物的生长提供油脂及厌氧环境,微生物通过固有免疫和获得性免疫参与了痤疮的发生发展。 毛囊皮脂腺导管角化异常、炎症反应是痤疮的主要病理特征,炎症使毛囊壁损伤破裂,各种毛囊内容物溢入真皮,引起毛囊皮脂腺单位周围炎症,进而导致从炎性丘疹到囊肿性损害的系列临床表现。
【临床表现】
多发于 15~30 岁青年男女,皮损好发于面颊、额部及下颏,其次是胸部、背部及肩部,多为对称性分布,常伴毛孔粗大和皮脂溢出。主要表现为粉刺、炎性丘疹、脓疱、结节、囊肿及瘢痕等。
皮损初起多为与毛囊一致的圆锥形丘疹,如白头粉刺(闭合性粉刺)及黑头粉刺(开放性粉刺),前 者为黄色皮脂角质栓,而后者系脂栓被氧化所致。皮损加重后可形成炎性丘疹(图 24-1A),顶端可有 小脓疱,可消退或继续发展为大小不等的红色结节或囊肿,挤压时有波动感,甚至可形成脓肿,破溃后 形成窦道和瘢痕(图 24-1B、C)。本病一般自觉症状轻微,炎症明显时可有疼痛。痤疮病程慢性,时轻时重,易复发,皮损消退后可遗留炎症性红斑、色素沉着、肥厚性或萎缩性瘢痕。
痤疮分级是治疗决策及评价的重要依据。依据皮损性质将痤疮分为 3 度、4 级:①Ⅰ级(轻度):仅 有粉刺;②Ⅱ级(轻至中度):除粉刺外还有炎性丘疹;③Ⅲ级(中度):除有粉刺、炎性丘疹外还有脓疱; ④Ⅳ级(重度):除有粉刺、炎性丘疹及脓疱外还有结节、囊肿或瘢痕。
痤疮除上述Ⅰ~Ⅳ级表现外,尚有许多特殊类型。聚合性痤疮(acne conglobata)属较严重类 型,表现为严重结节、囊肿、窦道及瘢痕,好发于青年男性;暴发性痤疮(fulminant acne)指少数患者病情突然加重,并出现发热、关节痛、贫血等全身症状;化学诱导性痤疮可由药物或非药物因素导致。药物性痤疮(drug-induced acne)的相关药物包括糖皮质激素、神经精神类药物、小分子靶向药物等,以炎性皮损为主要表现,非药物因素包括矿物油类、卤素化合物、化妆品等,以粉刺多见。

【诊断和鉴别诊断】
根据青年男女,发生在颜面、前胸和背部,临床表现为粉刺、丘疹、脓疱、结节及囊肿,对称分布等特点可以诊断。
本病应注意与玫瑰痤疮、颜面播散性粟粒性狼疮等进行鉴别。
【预防和治疗】
治疗原则主要为去脂、溶解角质、杀菌、抗炎及调节激素水平。
- 一般治疗 选择清水或温和的洁面产品,去除皮肤表面多余油脂、皮屑和细菌混合物,但不能过度清洗,可外用温和滋润的保湿产品,注意控油保湿。谨慎使用粉底、隔离、防晒剂及彩妆等化妆品,以避免化妆品性痤疮发生。忌用手挤压、搔抓皮损。适当限制可能诱发或加重痤疮的高血糖负荷饮食及奶制品的摄入,避免熬夜。
- 局部治疗 轻者仅以局部治疗。外用维 A 酸类药物具有改善毛囊皮脂腺导管角化、溶解微粉刺和粉刺、抗炎、预防和改善痤疮炎症后色素沉着和痤疮瘢痕等作用。过氧化苯甲酰具有杀灭痤疮丙酸杆菌、抗炎及溶解粉刺等作用,可作为炎性痤疮的首选外用抗菌药物。可外用杀灭痤疮丙酸杆菌的抗生素,但易诱导耐药,故不推荐单独或长期使用。壬二酸对炎症及粉刺均有治疗作用,还可减轻炎症后色素沉着。二硫化硒具有抑制真菌、寄生虫及细菌的作用,可降低皮肤游离脂肪酸含量。不同浓度的硫黄和水杨酸等药物具有抑制痤疮丙酸杆菌、抗炎或轻微剥脱作用。
- 系统治疗 抗生素首选四环素类药物,不能耐受或有禁忌证时可选择大环内酯类药物。异维 A 酸有抑制皮脂腺脂质分泌、调节毛囊皮脂腺导管角化、改善毛囊厌氧环境、抗炎和预防瘢痕形成等作用,适用于结节囊肿型痤疮、痤疮伴严重皮脂溢出、其他方法疗效不佳的中重度痤疮、有瘢痕或瘢痕形成倾向的痤疮以及暴发性痤疮和聚合性痤疮。抗雄激素药物适用于伴有高雄激素表现的女性患者。聚合性痤疮和暴发性痤疮可选择中小剂量泼尼松短期使用,对严重的结节或囊肿性痤疮可选用皮损内糖皮质激素注射。
- 物理与化学治疗 光动力疗法具有抑制皮脂分泌、杀灭痤疮丙酸杆菌、改善皮脂腺导管角化等作用,可作为中重度痤疮在系统治疗失败时或不耐受患者的替代方案。蓝光具有杀灭痤疮丙酸杆菌及抗炎作用,红光具有组织修复作用,可作为中度痤疮的辅助治疗。强脉冲光和脉冲染料激光可用于治疗痤疮后炎性红斑,非剥脱和剥脱性点阵激光可用于治疗痤疮瘢痕。化学剥脱术可用于轻中度痤疮、痤疮后炎性红斑及色素沉着的辅助治疗,常用剥脱剂包括乙醇酸、水杨酸、水杨酸和乙醇酸的复配产品、杏仁酸和水杨酸的复配产品等。
第二节 脂溢性皮炎
脂溢性皮炎(seborrheic dermatitis)是一种常见于头面、胸背等皮脂溢出部位的慢性、复发性、炎症性皮肤病。
【病因和发病机制】
尚未完全阐明,可能与马拉色菌定植、脂质增加、皮肤屏障功能受损、免疫反应及个体易感性相关。在遗传性皮脂溢出的基础上,马拉色菌等微生物寄生繁殖可水解皮脂中的甘油三酯,产生的游离脂肪酸进一步刺激皮肤产生炎症反应。精神因素、维生素 B 族缺乏、刺激性饮食、嗜酒等均可不同程度地影响本病的发生和发展。
【临床表现】
好发于皮脂溢出部位,颜面部好发于眉弓、鼻唇沟及胡须区域,常扩展至发际边及耳后,以红斑及油腻性脱屑为临床特点(图24-2)。头皮损害主要有两种类型:①鳞屑型:常呈红斑并有小片糠秕状脱屑,头发稀疏或脱落。②结痂型:多见于肥胖者,头皮厚积片状、黏着油腻性痂,痂下炎症明显,间有糜烂、渗出。躯干部皮损散发,毗邻者融合形成多环形或地图状等,覆有油腻性鳞屑,有时伴有轻度渗出;搔抓可继发感染,甚至发展成红皮病。如出现泛发及严重的脂溢性皮炎,应排查 HIV 感染的可能。伴有不同程度瘙痒。 本病慢性经过,可反复发作。
【诊断和鉴别诊断】
根据典型临床表现,本病不难诊断。本病需与银屑病、玫瑰痤疮、体癣、玫瑰糠疹、系统性红斑狼疮、落叶型天疱疮等进行鉴别。
【预防和治疗】
- 一般治疗 生活规律,睡眠充足,调节饮食,限制多脂及多糖饮食,忌饮酒和辛辣刺激性食物。避免过度清洁和摩擦,加强控油与保湿。
- 局部治疗 治疗原则为去脂、消炎、杀菌、止痒。外用抗真菌剂可减少皮损中的马拉色菌且具有抗炎作用,钙调磷酸酶抑制剂适用于中重度患者,中效糖皮质激素可短期用于炎症较重皮损,水杨酸具有抑菌、角质剥脱和抗炎作用。头部皮损可用含酮康唑、二硫化硒或水杨酸的洗发水。
- 系统治疗 瘙痒剧烈时可予以止痒镇静剂;可补充维生素 B 族或锌剂;真菌感染或泛发性损害可用伊曲康唑,细菌感染时用四环素类或大环内酯类药物;范围较大、炎症明显,甚至有红皮病倾向且无禁忌证时,可短期使用中小剂量糖皮质激素。
第三节 玫瑰痤疮
玫瑰痤疮(rosacea),旧称酒渣鼻,是一种好发于面中部,主要累及面部血管、神经及毛囊皮脂腺单位的慢性复发性炎症性疾病,好发于 20~50 岁女性。
第四节 斑秃
斑秃(alopecia areata,AA)是一种常见的炎症性非瘢痕性脱发。
第五节 雄激素性秃发
雄激素性秃发(androgenetic alopecia,AGA)是一种常见的非瘢痕性脱发,可分为男性型 AGA 和女性型 AGA。
【病因和发病机制】
本病有遗传易感性,遗传学研究已经发现多个易感基因。雄激素信号通路在 AGA 发病中发挥重
要作用。AGA 脱发区头皮毛囊Ⅱ型 5α- 还原酶活性明显高于非脱发区,组织中的 5α- 还原酶能使睾酮转化为生物活性更强的 5α- 二氢睾酮(DHT),后者与毛囊细胞上的雄激素受体结合后发挥生物学作用,使毛囊周期缩短、毛囊逐渐微小化,原本粗黑的毛发逐渐变成浅色毳毛,最终毛囊萎缩消失,毳毛脱落,形成前额部、冠状区至头顶部脱发。另有研究认为女性型 AGA 可能与性激素结合蛋白水平下降以及游离循环睾酮增高有关。
【临床表现】
AGA 是一种非瘢痕性脱发,常在青春期发病,表现为进行性头发直径减小、头发密度降低和脱
落,直至出现不同程度的脱发区域和毛发分布模式,通常伴头皮油脂分泌增多。
男性型 AGA 早期表现为前额和双鬓角发际线后移,两侧头发开始变纤细而稀疏,逐渐向头顶延
伸,额部发际向后退缩,头顶头发也逐渐开始脱落(图 24-5A);随病情进展,前额变高形成“高额”,呈 V 字形秃发,进而与顶部秃发融合成片,仅枕及两颞保留剩余头发,形成特征性“马蹄形”图案。脱发区域皮肤光滑,可见纤细毳毛。女性型 AGA 多为头顶部毛发变稀疏,但前额发际线并不后移(图 24-5B)。多无自觉症状。脱发进程多较慢,但存在较大的个体差异。

【诊断和鉴别诊断】
根据家族史和典型临床表现可以诊断。
AGA 应与其他原因引起的脱发,如弥漫性斑秃、女性绝经期后前额纤维化秃发、营养不良、化疗 药物、内分泌疾病(甲状腺功能减退或亢进、副甲状腺或垂体功能低下)以及缺铁性贫血等进行鉴别。 雄激素性秃发还应与各种休止期秃发相鉴别,后者与全身疾病或生理状态改变相关,一般在头发脱落 超过 25% 时才会引起患者重视。应注意排查各种原因,如严重感染、高热、大型手术后及长期精神压力引起的脱发等。
【预防和治疗】
AGA 是慢性疾病,呈进行性加重,应早发现、早诊断、早治疗。
- 局部治疗 米诺地尔具有扩张头皮血管、改善头皮微环境、促进毛囊生长的作用,一般男性推荐使用 5% 浓度,女性推荐 2% 浓度,常见不良反应为接触性皮炎和多毛。毛发移植是将后枕部、对雄激素不敏感的毛囊提取分离出来,移植到毛发脱落或稀疏的部位,主要分为毛囊单位移植术(follicular unit transplantation,FUT)和毛囊单位钻取术(follicular unit extraction,FUE)。
- 系统治疗 非那雄胺可抑制Ⅱ型 5α- 还原酶,抑制睾酮还原为 DHT,是男性型 AGA 的一线治疗。疗程在 6~12 个月或以上,如需维持疗效需较长时间。环丙孕酮、螺内酯适用于女性患者,尤其是并发痤疮、多毛的患者,长期使用应警惕血栓、乳腺癌等风险。
- 物理和化学治疗 低能量激光、富血小板血浆、微针导入药物等治疗可辅助药物取得更好的疗效。重症 AGA 患者亦可用发片、假发等进行遮盖。
第二十五章 色素性皮肤病
正常皮肤的颜色主要由两个因素决定:一方面为皮肤内色素的含量,即皮肤黑素(melanin)、胡萝卜素(carotene)以及皮肤血液中氧化及还原血红蛋白的含量;另一方面为皮肤解剖学差异,主要是皮肤的厚薄,特别是角质层和颗粒层的厚薄。色素性皮肤病是黑素细胞、黑素生成或分布异常导致的皮肤病,根据临床表现,可分为色素增加和色素减退两大类。
第一节 白癜风
白癜风(vitiligo)是一种常见的后天性、局限性或泛发性皮肤黏膜色素脱失性疾病。各种族均可患病,男女患病率大致相当,深肤色人群比浅肤色人群发病率更高。
第二节 黄褐斑
黄褐斑(melasma)是一种慢性、获得性面部色素增加性皮肤病,又名肝斑、妊娠斑。
第三节 雀斑
雀斑(freckle)是一种常见于面部的褐色点状色素斑。
第四节 太田痣
太田痣(nevus of Ota),又称眼上腭部褐青色痣(nevus fuscoceruleus ophthalmomaxillaris),是一种 临床较常见的色素性疾病,好发于东方人及黑种人。日本患病率较高,我国部分地区为 0.16%
第二十六章 遗传性皮肤病
遗传性皮肤病(genodermatosis)是一组由于遗传物质改变而导致的皮肤黏膜病变。根据遗传性 皮肤病发病过程中遗传因素的作用模式,可分为:①单基因遗传性皮肤病:由单个基因突变引起,在家系中的传递方式遵循孟德尔分离定律,包括常染色体显性遗传(autosomal dominant inheritance,AD)、常染色体隐性遗传(autosomal recessive inheritance,AR)和性连锁遗传(sex-linked inheritance);②多基因遗传性皮肤病:又称复杂疾病,是由遗传因素和环境因素共同作用引起的遗传病,常具有一定的家族聚集倾向,但在家系中的传递方式不遵循孟德尔分离定律,遗传因素往往涉及两对或两对以上等位基因,后者存在共显性、微效性和累加性等特点;③其他:包括染色体病、线粒体病等。
已经确定的遗传性皮肤病超过 300 种。研究方法包括遗传流行病学研究、分离分析、连锁分析、 突变筛查和全基因组外显子测序等,上述研究对于个体基因诊断、遗传咨询以及基因治疗方案研发非常重要。
第一节 鱼鳞病
鱼鳞病(ichthyosis)是一组以皮肤干燥并伴有鱼鳞样鳞屑为特征的角化障碍性遗传性皮肤病。 临床上可分为寻常型鱼鳞病(ichthyosis vulgaris)、X- 连锁鱼鳞病(X-linked ichthyosis)、板层状鱼鳞病(lamellar ichthyosis)、先天性大疱性鱼鳞病样红皮病(congenital bullous ichthyosiform erythroderma)和先天性非大疱性鱼鳞病样红皮病(congenital non-bullous ichthyosiform erythroderma)等多种类型。
第二节 毛周角化病
毛周角化病(perifollicular keratosis),又称毛发苔藓(lichen pilaris)或毛发角化病(keratosis pilaris), 是一种慢性毛囊角化性皮肤病。
第三节 遗传性掌跖角化病
遗传性掌跖角化病(hereditary palmoplantar keratoderma)以弥漫性或局限性的掌跖皮肤增厚和角化过度为临床特征,有多种不同类型,为常染色体显性遗传或常染色体隐性遗传。
第四节 遗传性大疱性表皮松解症
遗传性大疱性表皮松解症(epidermolysis bullosa,EB)是可由轻微物理性损伤引起、以水疱形成 为特征的一组罕见的遗传性疾病。根据水疱的发生部位可分为三大类:①单纯型大疱性表皮松解症 (epidermolysis bullosa simplex,EBS),水疱在表皮内;②交界型大疱性表皮松解症(junctional epidermolysis bullosa,JEB),水疱在透明层;③营养不良型大疱性表皮松解症(dystrophic epidermolysis bullosa,DEB),水疱在致密板下方。
第五节 家族性良性慢性天疱疮
家族性良性慢性天疱疮(familial benign chronic pemphigus)又称 Hailey-Hailey 病,以持续性、复发性大疱与水疱、糜烂为特征性损害,是一种少见的常染色体显性遗传病。
第二十七章 营养与代谢障碍性皮肤病
当人体营养代谢出现障碍时,各系统可出现不同程度损害(包括皮肤损害),因此皮肤损害也可为这类疾病的诊断提供重要依据。近年来随着人们生活水平不断提高,营养缺乏性皮肤病已明显减少。
第一节 肠病性肢端皮炎
肠病性肢端皮炎(acrodermatitis enteropathica)是一种与锌缺乏相关的遗传性代谢障碍性皮肤病。
第二节 原发性皮肤淀粉样变
原发性皮肤淀粉样变(primary cutaneous amyloidosis)是指淀粉样蛋白沉积于皮肤而不累及其他器官的一种慢性代谢障碍性皮肤病。
第三节 黄瘤病
黄瘤病(xanthomatosis)是含有脂质的组织细胞和巨噬细胞局限性聚集于皮肤或肌腱,表现为黄色斑片、丘疹或结节的一组代谢障碍性皮肤病,常伴高脂蛋白血症。
第二十八章 皮肤肿瘤
皮肤起源于外胚层及中胚层,组织结构比较复杂,在多种致病因素作用下,各种细胞、组织均可异
常增生形成肿瘤,因此皮肤肿瘤种类较多。皮肤肿瘤可分为良性及恶性两大类。尚有一类增生性皮
肤病可能演变为恶性,称为癌前期皮肤病变。
第一节 痣细胞痣
痣细胞痣(nevocytic nevus)又称色素痣或黑素细胞痣,是黑素细胞起源的良性皮肤肿瘤。痣细胞的发展过程通常要经过发生、成熟及衰老等几个阶段,伴随年龄增长逐渐由表皮移入真皮,根据痣细胞在皮肤内位置的不同,分为交界痣、复合痣及皮内痣三型。
【预防和治疗】
一般不需治疗,发生在掌跖、腰围、腋窝、腹股沟和肩部等易摩擦或受伤部位的痣细胞痣可考虑手术切除。有恶变倾向者应及早切除,同时做组织病理学检查。
第二节 皮脂腺痣
皮脂腺痣(sebaceous nevus)又称先天性皮脂腺增生,以不成熟毛囊及皮脂腺、顶泌汗腺增生为特征,见于约 0.3% 的新生儿,男女发病率相当。
第三节 血管瘤与脉管畸形
血管瘤(hemangioma)和脉管畸形(vascular malformation)以往统称为“血管瘤”,但血管瘤是血管内皮细胞异常增殖,而脉管畸形为血管或淋巴管管腔扩张,二者存在根本性差异。
第四节 瘢痕疙瘩
瘢痕疙瘩(keloid)为皮肤内结缔组织过度增生所引起的良性皮肤肿瘤。患者多具有瘢痕体质,部分患者有家族史,继发于外伤或自发形成。
第五节 脂溢性角化病
脂溢性角化病(seborrheic keratosis,SK)又称老年疣,为老年人最常见的良性表皮增生性肿瘤,瘤细胞主要来源于角质形成细胞。可能与日晒、慢性炎症刺激等有关。
第六节 汗管瘤
汗管瘤(syringoma)为外泌汗腺末端导管分化的一种良性附属器肿瘤。
第七节 粟丘疹
粟丘疹(milium)为起源于表皮或毛囊、汗腺等附属器上皮的良性肿瘤或潴留性囊肿。
第八节 皮角
皮角(cutaneous horn)是一种临床形态学描述,多在脂溢性角化病、寻常疣、光线性角化病、鳞状细胞癌、外毛根鞘瘤、疣状痣等原发病皮损上发生。
第九节 皮肤纤维瘤
皮肤纤维瘤(dermatof ibroma),又称结节性表皮下纤维化、纤维组织细胞瘤、组织细胞瘤或硬化性血管瘤等。目前多数学者倾向于认为本病可能是由微小皮肤损伤所引发的成纤维细胞反应性增生,而不是真正的肿瘤。
第十节 光线性角化病
光线性角化病(actinic keratosis),又称日光性角化病、老年性角化病,是长期日光暴露所引起的一种癌前期病变。电离辐射、热辐射、沥青及煤焦油产物等亦可引发本病,患者遗传易感性也起一定作用。
第十一节 Bowen 病
Bowen 病(Bowen disease)亦称原位鳞状细胞癌,是表皮内鳞状细胞癌。发病可能与长期接触砷剂、慢性日光损伤及免疫功能抑制有关,也可能与病毒(尤其是高危型 HPV)感染有关。
第十二节 Paget 病
Paget 病(Paget disease)又名湿疹样癌,为临床上表现为湿疹样皮损,组织病理以表皮内有大而淡染的异常细胞(Paget 细胞)为特点的一种特殊型皮肤肿瘤。多认为是起源于乳腺导管及顶泌汗腺导管开口部的原位癌,并从该处向下沿乳腺导管及腺上皮扩展,最终可侵入结缔组织;向上则扩展到表皮内而形成 Paget 病皮损。
第十三节 基底细胞癌
基底细胞癌(basal cell carcinoma,BCC)又称基底细胞上皮瘤,为发生于皮肤基底细胞层的肿瘤,分化较好,生长缓慢,有局部破坏性,但极少转移。本病发病与长期日晒密切相关,此外大剂量 X 线照射、烧伤、瘢痕等与本病发生发展亦可能有关。
第十四节 鳞状细胞癌
鳞状细胞癌(squamous cell carcinoma,SCC)简称鳞癌,又称棘细胞癌,是发生于鳞状上皮细胞的肿瘤。
第十五节 蕈样肉芽肿
原发性皮肤 T 细胞淋巴瘤(cutaneous T cell lymphoma,CTCL)属结外非霍奇金淋巴瘤,是 T 淋巴细胞(特别是记忆性 T 辅助细胞亚群)起源的一种皮肤原发淋巴瘤。蕈样肉芽肿(mycosis fungoides,MF)是 CTCL 最常见的一种类型。本病呈慢性进行性经过,可累及淋巴结和内脏。遗传、感染和环境因素可能与本病发生发展有关。
第十六节 黑素瘤
黑素瘤(melanoma)又称恶性黑素瘤,是来源于黑素细胞、恶性程度较高的恶性肿瘤。多发生于皮肤,亦可见于皮肤黏膜交界处、眼脉络膜和软脑膜等处。
第二十九章 性传播疾病
第一节 概论
性传播疾病(sexually transmitted disease,STD)指主要通过性接触、类似性行为及间接性接触传染的一组疾病,不仅可引起泌尿生殖器官病变,而且可通过淋巴系统侵犯泌尿生殖器官所属的淋巴结,甚至通过血行播散侵犯全身各重要组织和器官。STD 严重危害患者身心健康,给患者个人、家庭和社会带来极大负面影响。
我国 2013 年新修订的《性病防治管理办法》规定的 STD 主要包括梅毒、淋病、生殖道衣原体感 染、尖锐湿疣、生殖器疱疹和艾滋病 6 种疾病。此外广义 STD 还包括软下疳、性病性淋巴肉芽肿、非淋菌性生殖支原体尿道炎(宫颈炎)、生殖系统念珠菌病、阴道毛滴虫病、细菌性阴道病、阴虱病、疥疮、传染性软疣、乙型肝炎、阿米巴病和股癣等疾病。

第二节 梅毒
梅毒(syphilis)是由梅毒螺旋体(Treponema pallidum,TP)引起的一种慢性传染病,主要通过性接触、母婴垂直传播和血液传播。本病危害性极大,可侵犯全身各组织器官或通过胎盘传播引起死产、流产、早产和胎传梅毒。
第三节 淋病
淋病由淋病奈瑟球菌(Neisseria gonorrhoeae,简称淋球菌)感染引起,主要导致泌尿生殖系统的化脓性感染,也可有眼、咽、直肠感染和播散性淋球菌感染。淋病潜伏期短,传染性强,可导致多种并发症和后遗症。
第四节 生殖道衣原体感染
生殖道衣原体感染(urogenital chlamydia infection)是一种以衣原体为致病微生物的泌尿生殖道 系统感染,主要通过性接触传染,临床过程隐匿、迁延、症状轻微,常引起上生殖道感染,是最常见的性传播疾病之一。
非淋菌性尿道炎(nongonococcal urethritis,NGU)中的解脲脲原体和人型支原体的致病性有众多相左的研究,生殖道支原体的致病性近年研究较多但未被确定,因而 NGU 被列为尿道炎中一个有待确定的疾病。
第五节 尖锐湿疣
尖锐湿疣(condyloma acuminatum,CA)是全球范围内最常见的 STD 之一,由人乳头瘤病毒感染所致的皮肤黏膜疣状增生性疾病,常发生在外生殖器及肛门等部位,主要通过性行为传染。
第六节 生殖器疱疹
生殖器疱疹(genital herpes,GH)是由单纯疱疹病毒(HSV)感染泌尿生殖器及肛周皮肤黏膜而引起的一种慢性、复发性、难治愈的 STD。其发病率逐年上升,已成为很多国家和地区生殖器溃疡的首要病因。少数患者可出现播散性 HSV 感染、病毒性脑膜炎、盆腔炎等并发症。
第七节 艾滋病
艾滋病全称为获得性免疫缺陷综合征(acquired immunodef iciency syndrome,AIDS),是由人类免疫缺陷病毒(human immunodef iciency virus,HIV)感染和破坏以 CD4 + 为主的人淋巴细胞,逐渐引起严重免疫缺陷,进而可能因各种严重机会性感染和肿瘤致死的疾病,是造成严重负担的重要公共卫生问题之一。
【预防和治疗】
应普及艾滋病的预防知识,树立健康的性观念,正确使用安全套,采取安全性行为。不吸毒,不共 用针具。普及无偿献血,对献血员进行 HIV 筛查。控制母婴垂直传播。加强医院感染管理,避免交 叉感染,预防职业暴露感染。
本病的治疗目标是:最大限度抑制病毒复制使病毒载量降低至检测下限并减少病毒变异,重建免 疫功能,降低异常的免疫激活,减少病毒的传播、预防母婴垂直传播,降低 HIV 感染的发病率和病死率,降低非艾滋病相关疾病的发病率和病死率,使患者获得正常的预期寿命,提高生活质量。
- HIV 暴露处理与预防阻断 暴露后预防(post-exposure prophylaxis,PEP)指未感染 HIV 的人群,在暴露于 HIV 高感染风险后(职业暴露或非职业暴露),尽早(最迟不超过 72 小时)服用特定抗HIV 药物,降低 HIV 感染风险的生物学方法。
- 高效抗逆转录病毒治疗(highly active antiretroviral therapy,HAART) 俗称“鸡尾酒疗法”,1996 年由何大一提出,即通过 3 种或 3 种以上抗病毒药物联合使用治疗,取得良好疗效。一旦确诊HIV 感染,无论 CD4 +T 淋巴细胞水平是否降低,均应立即开始治疗,且需终身治疗。
- 机会性感染应针对病原微生物采用相应敏感药物进行治疗 卡波西肉瘤可皮损内注射长春新碱、放射治疗和联合化疗。近年来发现多种中药对 HIV 有抑制作用,可配合 HAART,以减轻临床症状,提高患者的生存质量。
推荐阅读
中英文名词对照索引
附录
知乎文章——脂溢性皮炎(头屑)治疗完全教程
〇、前言
自从上初中时莫名其妙成为脂溢性皮炎(Seborrheic Dermatitis,SebDerm)患者,经过多年斗争后一直难以治愈。2014年在知乎上看到基于二硫化硒的疗法,当时感觉惊为天人,但是安定一阵后又陷入了漫长的反复期。直到近十年后,才无意间在reddit上得到了这个非常有效的教程,在这里整理+搬运给大家,希望能给大家带来一些思路。
一、原因与思路
脂溢性皮炎不是什么大病,但是非常烦人,给人带来的苦恼在这里也不多陈述了。一般皮肤科门诊推荐的一线用药就是二硫化硒和采乐(酮康唑),以及一些药膏比如环利(环吡酮胺)之类的,这些药虽然一时有效,但始终无法根治。过了一两个月,皮炎又会卷土重来,令人崩溃。
这个教程基于reddit论坛和一些近期的科研结果整理而来,经过本人和几个朋友身上试验均取得了成功,几乎彻底解决了困扰十多年的脂溢性皮炎。虽然不敢保证教程能根治每一个人,但一定能让大家有所收获。想直接看解决方案的,可以跳过前面部分,直接看跳到最后一章。
脂溢性皮炎在头皮和面部最容易发生,而这里我们以头皮举例,最明显的特征就是大量头屑。引发脂溢性皮炎的主要原因就是马拉色真菌(Malassezia furfur),回想上初中那会在卫生院看病时医生居然跟我说原因是我蔬菜吃太少,简直离谱。
那为什么使用了抗真菌的药物,仍然会遭遇症状的反复,比如二硫化硒和酮康唑据说是马拉色真菌的天敌,为什么有时候越用反而头屑越多呢?
其实马拉色真菌是一种非常顽强的真菌,经过繁殖后会在表面构成一层biofilm(生物膜,如图1所示[1]),阻隔酮康唑等药物。所以一般来说,酮康唑是无法单独解决脂溢性皮炎的。这也解释了为什么去屑洗发水要换着用,不能一直用同一类。

图1:马拉色真菌经过48小时构成的生物膜
另外,马拉色真菌靠油脂为食,如果没有做好头皮的控油,或者使用的洗发水、护发素中含有油脂类原料,很容易引起大量繁殖。
关于头屑还要多说一句,经过脂溢性皮炎多年摧残后,人的皮肤和头皮是很脆弱的,一旦使用强力的二硫化硒或者其他去油洗发水,很容易使头皮受到伤害,导致头屑大爆发(这也解释了为什么频繁使用二硫化硒并不能解决头屑问题)。正常人的头皮是有一层保护膜的,所以需要格外注意皮肤的水油平衡,重新构建保护膜。这里小结一下脂溢性皮炎/头屑爆发产生的原因:
- 头皮损伤(指甲抠到头皮等)导致保护膜被破坏;
- 马拉色真菌乘虚而入,借头皮上的油脂大量繁殖;
- 酮康唑无法突破马拉色真菌的生物膜;
- 二硫化硒容易损伤头皮;
- 常见的洗发水、护发素含有马拉色真菌喜食的油脂,非但不能去屑,反而促进真菌繁殖;
- 部分洗发水中含有强力起泡剂和清洁剂,容易损伤头皮。
二、杀死马拉色真菌
第一章提到,马拉色真菌可以在表面形成一层生物膜,如同城墙一般,抵御杀菌药物的进攻。但是这个城墙并非绝对坚不可摧,根据研究,下面这些东西可以突破马拉色真菌的防线,瓦解生物膜的城墙:
- 二硫化硒/硫磺皂
- 苹果醋(需要经过稀释才能使用在皮肤上)
- 5%木糖醇溶液
- ……
这些东西一看就威力巨大,同样会伤害到人的皮肤,所以不能天天用,建议用来作为前锋打开城墙后派后续主力部队消灭敌人。失去了生物膜的庇护,马拉色真菌可以被下面的成分杀死:
- 酮康唑(采乐、康王)
- 环吡酮胺(环利)
- 不含月桂酸的MCT油
- 含煤焦油的洗发水
- 吡硫鎓锌(Zinc Pyrithione,ZPT),许多去屑洗发水中都含有
- ……
其实这个状态的马拉色真菌非常虚弱,甚至可以靠大蒜和海盐水来消灭它们。
这里需要避免用到洗发水中含有马拉色真菌喜食的成分,致病的马拉色真菌尤其喜食C12-C24的脂肪酸[2](比如,上面提到的月桂酸就是C12脂肪酸)。有一个网站( https://www.sezia.co/ )可以查询成分是否有问题,可惜是英文的。这里我们列出一部分洗发水和护发素中常见的容易引起真菌繁殖的成分:
乙酰化硬脂酸乙二醇酯、抗坏血酸棕榈酸酯、椰子油、油酸癸酯、棕榈酸乙基己酯、半乳酵母菌、柠檬酸甘油酯、高浓度甘油、月桂酸甘油酯、单硬脂酸甘油酯、油酸甘油酯、硬脂酸甘油酯、二硬脂酸乙二醇酯、月桂酸己酯、氢化椰子甘油酯、氢化蓖麻油、氢化棕榈甘油酯、棕榈酸异丙酯、肉豆蔻酸异丙酯、卵磷脂、乳酸、芒果黄油、甲基葡萄糖倍半酯、单硬脂酸盐、PEG-7椰子酸甘油酯、PEG-8月桂酸盐、PEG-10异硬脂酸盐、PEG-20三异硬脂酸甘油酯、PEG-30二羟基硬脂酸盐、PEG-35蓖麻油、PEG-40硬脂酸盐、PEG-40蓖麻油,PEG-90异硬脂酸甘油酯、PEG-100硬脂酸甘油酯、PEG硬脂酸甘油酯、聚异硬脂酸甘油酯、聚甘油酯-3二异硬脂酸甘油酯、聚山梨酯-20,40,60,80、视黄基棕榈酸酯、乳木果油、椰油基二磺酸钠、椰油基甲基牛磺酸钠、山梨醇酐月桂酸酯、山梨醇酐三油酸酯、蔗糖椰酸酯、三羟基硬脂酸。
唉,想起之前很爱用的某家椰子油洗发水(椰子油中含有47%月桂酸),说多了都是泪。
另外,要经常清洗消毒毛巾和枕套,避免马拉色真菌的再度感染。
三、头皮控油与保湿
这一步也是非常重要的,我们需要通过控油和保湿来保持头皮的健康,防止马拉色真菌卷土重来。这里需要视情况而定,毕竟每个人头皮的出油情况都不太一样。不管怎样,在选择洗发水时,请务必参考第二章,不要包含一些不好的成分。
由于我的头发出油还挺多,所以使用的是露得清T/SAL水杨酸洗发水(成分比较干净,去油效果也比较好,有一定的抗炎症效果),当然大家可以选择其他洗发水,或者每次洗头时控制用量少一些。
其实对出油少的朋友们来说,用温水洗头也可以较好的去油了,而且绝对不会伤害头皮。
注意,不推荐热水洗头和洗澡,据说热水容易刺激免疫系统,对脂溢性皮炎的治疗不太好,所以水温尽量控制在温凉的水平即可。
关于保湿,其实大部分的护发素都含有一些油脂类成分,大家需要好好鉴别。Reddit上有博主推荐了一种自制的保湿喷雾,成分是蒸馏水+2%甘油+4%烟酰胺(维生素B3)+2%泛酸钙(维生素B5),装在一个喷瓶里。可以每天晚上吹完头发后在头皮上喷几下。
洗头后需要注意,需要吹干头发,因为湿漉漉的头发睡觉时很容易滋养真菌。但也不必吹太干,大概吹到九分干了,剩下一分等自然干就好。
枕套推荐丝制的,比较呵护头发和头皮,睡着也更透气一些。
四、方法总结
看到这里其实就明白应该怎么做了。第一步,需要打破马拉色真菌形成的生物膜,使用:
- 二硫化硒(推荐)
- 硫磺皂
- 苹果醋(经过1:5-1:10以上的稀释)
- 5%木糖醇溶液
第二步,需要杀死马拉色真菌,使用:
- 酮康唑(采乐、康王,推荐)
- 环吡酮胺(环利,推荐)
- 不含月桂酸的MCT油
- 煤焦油洗发水
- 含有吡硫鎓锌(ZPT)的去屑洗发水
并按规律清洗枕套。待头屑开始减少后,进入第三步,使用日常洗发水控制水油平衡:
- 露得清T/SAL水杨酸洗发
- 不含马拉色真菌喜食成分的其他洗发水
另外,有的洗发水中可能用了强力起泡剂和表面活性剂(比如月桂醇硫酸酯钠、月桂醇聚醚硫酸酯钠)等,容易伤害头皮,最好还是使用温和的无硅油氨基酸洗发水等。
第四步,做好保湿工作。
以本人自身为例,目前采用的路线如下:
- 第1日洗发:二硫化硒洗剂;
- 第2日洗发:二硫化硒洗剂+采乐酮康唑洗剂;
- 第3日洗发:采乐酮康唑洗剂;
- 第4日洗发:采乐酮康唑洗剂;
- 第5日洗发:露得清T/SAL+保湿喷雾;
- 第6日洗发:露得清T/SAL+保湿喷雾;
- 第7日洗发:温水或露得清T/SAL+保湿喷雾;
- ……
如果出现头屑问题的话,重新从第1日开始。当然,大家也可以根据这个思路来,为自己设计更为合适的路线。
注意:虽然我是每天洗发的,但是不一定对每个人合适,请大家按照自己习惯的频率进行调整。
五、关于保湿剂(2022.8.24更新)
前面提到了可以用蒸馏水+2%甘油+4%烟酰胺(维生素B3)+2%泛酸钙(维生素B5)自制保湿喷雾,但是人总是懒惰的,虽然自制喷雾很健康,但总不能老是花时间弄配方,而且自制的东西因为没有加防腐剂,一般过一个月就变质了用不了了。为了帮大家节省一下精力,这里提供了一些可以成熟买到的产品用以作为保湿剂,主要分为以下四大类产品:
- Aloe vera gel(芦荟凝胶)
- 不含月桂酸的MCT oil
- Squalane oil(角鲨烷油)
- Hyaluronic acid(透明质酸,又被称为大名鼎鼎的玻尿酸)
芦荟凝胶和玻尿酸可以抗炎,对真菌有一定的抑制作用,并且用着也不油腻。MCT油和角鲨烷油分别是C6-C10和C30的脂肪酸,因此不会被马拉色菌作为食物,但是用多了也会觉得比较油腻。
品牌我就不具体推荐了,但是在购买成熟产品时一定要看清楚成分,以芦荟凝胶为例,有可能会买到如下成分的产品:
库拉索芦荟叶提取物、乙醇、水、丙二醇、双丙甘醇、苯氧乙醇、PEG-60氢化蓖麻油、1,2-乙二醇、丁二醇、……
注意这个PEG-60氢化蓖麻油,英文是PEG-60 hydrogenated castor oil,去https://www.sezia.co/上查一下就会发现是马拉色菌的食物,非常糟糕。
再比如以下成分就比较干净:
水、芦荟叶、苯氧基乙醇、辛乙二醇、三乙醇胺、丙烯酸、丙二醇、仙人掌及丝兰花精华。
请大家自行判断,适合自己的才是最好的。
六、关于煤焦油洗发水(2025.2.9更新)
感谢 浅时(不知道为啥at不了)的提醒,之前我在文章中提到了含煤焦油的洗发水时推荐了露得清的T/Gel,2024年的一个案子Eisman v. Johnson & Johnson Consumer Inc. (Case No. 2:24-cv-01982)[3]中发现,露得清T/Gel系列洗发水含有致癌物苯,且含量达到了0.82~4.36 ppm,一般来说这个含量超过2 ppm的话就需要召回了,故删去了露得清T/Gel煤焦油洗发水的推荐。请大家特别注意,购买含煤焦油的洗发水时查一下有没有苯的问题。
The complaint alleges that Johnson & Johnson and Kenvue failed to properly manufacture and monitor the coal tar in its Neutrogena T/Gel Therapeutic Shampoo products, as evidenced by laboratory testing that found between 0.82 and 4.36 parts per million (ppm) of benzene in the items.
参考
- ^Angiolella L, Leone C, Rojas F, et al. Biofilm, adherence, and hydrophobicity as virulence factors in Malassezia furfur[J]. Medical mycology, 2018, 56(1): 110-116. https://academic.oup.com/mmy/article/56/1/110/3064377
- ^Crespo M J, Abarca M L, Cabanes F J. Isolation of Malassezia furfur from a cat[J]. Journal of clinical microbiology, 1999, 37(5): 1573-1574. https://journals.asm.org/doi/full/10.1128/JCM.37.5.1573-1574.1999
- ^Certain Neutrogena T/Gel Therapeutic Shampoos Contain ‘Dangerously High’ Levels of Carcinogen Benzene, Class Action Claims https://www.classaction.org/news/certain-neutrogena-t/gel-therapeutic-shampoos-contain-dangerously-high-levels-of-carcinogen-benzene-class-action-claims
编辑于 2025-02-09 11:20・北京
急急急!头皮屑很多,究竟怎么办?皮肤科医生告诉你这些干货
原创 王瑞艳 科普中国
本文专家:王瑞艳,医学博士,空军特色医学中心皮肤科副主任医师
点开这篇文章的你,一定多少受到过头屑的困扰,谁不想让自己的头发每天清爽飘逸呢?
但有时不是我们不爱干净,而是真拿头屑没办法啊!

对于人类来说,头皮上最普遍的烦恼莫过于头皮屑。它会让人心情不好,并在社交时给你带来尴尬。人人天生都渴望自己拥有一头没有头屑的秀发。
为什么有的人头发很干净,而你的就有洗不完的头皮屑呢?
为什么你的头皮屑那么多?
首先来看关于头皮屑的几个误区,你是不是也有:
头皮屑会传染吗?一般不会传染,但头癣引起的头皮屑有传染性;
洗头后不吹干会产生头皮屑?错误,没有证据证明头皮屑在潮湿的环境中会加重。
其实,正常头皮有少量的头皮屑。
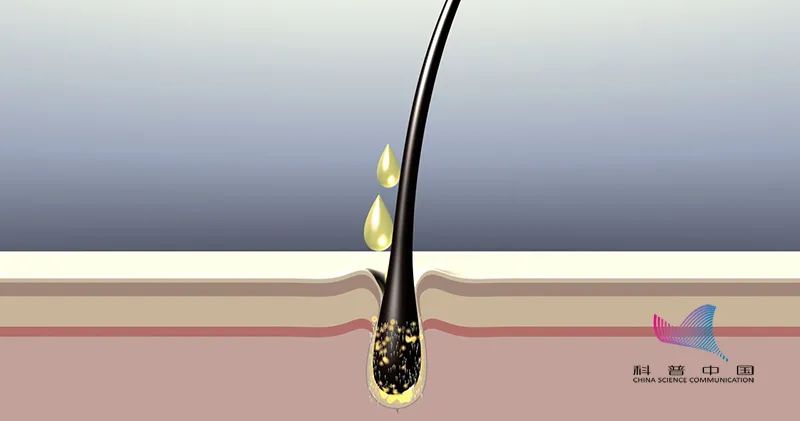
典型的头屑是在头皮表面聚集的细小的白色或灰色鳞屑。头屑与角质层功能紊乱密切相关,大部分认为由马拉色菌属真菌感染引起。
马拉色菌是一种亲脂性真菌,是头皮的正常菌群,青春期后在雄激素的影响下皮脂腺分泌皮脂增多,通过毛囊皮脂腺导管分布到头皮表面,马拉色菌摄入皮脂后大量繁殖,会产生游离脂肪酸,这些脂肪酸渗透进角质层使皮肤屏障受到破坏。屏障的破坏又导致皮脂过度合成及分泌,然后过度合成的皮脂又为马拉色菌的繁殖提供了丰富的食物,从而形成了一个恶性循环。
产生头皮屑的另外一个原因是头皮干燥。干性皮肤或因为频繁洗头、烫头、染发等,导致头皮皮肤屏障受损,使负责表皮细胞脱落的蛋白酶活性下降,导致表皮细胞不能正常脱落而引起头皮屑。这种头皮屑往往是细小干燥的白色鳞屑。

出现头屑可能是几种情况:
生理性头屑
我们的皮肤细胞每天都在更新,每25-30天整个表皮就会完整地替换一次,所以每个人都会有头屑。只是正常的头皮屑比较小,还没被注意到,就和皮脂、空气中的尘土混合在一起了。
生理性头屑一般不会有明显的头皮发痒发红,只要正常洗头保持清洁就可以去除。

病理性头屑
如果头皮出现较多小的白色或灰色鳞屑,经常伴有瘙痒,就要考虑是否是病理性头屑了。
——脂溢性皮炎
如果你的头皮持续瘙痒,容易油,有时还会结痂和过度脱屑,就要考虑是否是脂溢性皮炎了,严重时可能从头部长到面部。
——银屑病
银屑病也就是我们常说的牛皮癣,也会出现头皮发红,头屑变多且厚,早期如果病变只累及头部,常常被误认为脂溢性皮炎。
头皮屑多应该如何清洗?
洗发频率
很多人发现自己头皮屑越来越多,误以为是清洁不到位导致的,就盲目增加洗头发的频率。
事实上,如果你是油性皮肤,皮脂分泌旺盛,每天洗一次就可以了。如果是已经受损或者是干燥的头发,可以适当的减少次数,干性皮肤皮脂分泌较少,如果洗头太频繁,可能会把原本就不多的皮脂膜洗掉,反而容易导致头屑问题。
随着年龄的增长,头皮的油脂会逐渐减少,洗头发的频率也可以降低。

水温
最合适的水温是40℃左右,水太热会损伤毛囊,带走头皮表面的水分和油脂,使头皮更加干燥。尤其是对于油性发质的人,过热的水可能刺激头皮分泌更多的皮脂,产生更多的头屑。
洗发动作
虽然洗发时用指甲抓头发很舒服,但头皮要比我们想象中脆弱,稍有不慎就会损伤头皮,指缝间的细菌就可能趁虚而入。正确的方法是用指腹画圈的方式清洁头皮。
很多人还关心,洗发水能不能直接接触头皮。有的人会担心洗发水直接接触头皮会对头皮产生刺激,需要搓出泡沫再接触头皮,实际上,正规合格的洗发水要对皮肤的刺激足够小才能达标,只要是对洗发水中的成分不过敏,是可以直接接触头皮的。
洗不掉的头皮屑应该如何治疗?
关于祛除头皮屑,民间有很多偏方。事实上,这些不但起不到祛屑作用,如果长期使用,其中一些成分还可能刺激头皮,促进细胞的增殖和角化,头屑问题变得更加严重。
头皮屑的产生主要有两个原因,头皮多油、脂溢性皮炎引起的和皮肤干燥引起的,我们最好针对不同的病因采用不同的处理方法。
/头皮多油、脂溢性皮炎/
马拉色菌是皮肤的常驻菌群,这就意味着我们无法将其全部消灭,只有抑制它的生长,减少它对头皮角质细胞代谢的干扰,才能控制住头皮屑。因此,选择含有抗屑成分的产品就变得很关键。
按照不同的作用机制,抗屑的活性成分主要有以下三类:
细胞生长抑制剂(抑制细胞复制):二硫化硒,吡啶酮乙醇胺盐,煤焦油
角质剥脱剂(通过脱屑去除角质层中受损的表层细胞):煤焦油,硫磺,水杨酸
抗微生物:羟基吡啶硫酮锌,氯咪巴唑,二硫化硒,酮康唑
使用含这些成分的药物和洗发水能在一定程度上缓解头皮屑带来的困扰。洗发水中添加的羟基吡啶硫酮锌和吡啶酮乙醇胺盐,既能抑制马拉色菌,又能缓解头皮的炎症反应。

由于头屑是慢性病,容易复发,严重时可以用药物治疗。在病情缓解期可以用含有抗真菌成分的洗发液来进行维持治疗,这样不仅可减少头皮炎症,还可减少头皮瘙痒或搔抓行为,减少头发损伤,改善头发的质地和外观,还能减少复发。
/头皮皮肤干燥/
这种情况不建议用去屑洗发液。应减少洗发、烫发、染发次数,做好防晒,经常用头皮护理产品,特别是用于修复头皮屏障的精华和乳液。通过用手涂抹,按摩,促进头皮吸收。经过上述处理,头皮屏障修复正常后,头皮屑会逐渐减少。
生活中要注意作息规律,少吃高脂或者辛辣刺激的食物,少用热水和碱性肥皂洗头发,避免搔抓。
如果经过上述处理,头屑问题仍未缓解,建议及时去正规的医院看皮肤科医生。